مقدمه:
پره-اکلامپسی و سایر اختلالات فشارخونی که تقریباً در ۱۰ درصد از بارداریها اتفاق میافتد، یکی از علل اصلی مرگومیر مادران باردار و ایجاد عوارض بارداری میباشد.
بهطور کلی این اختلالات شامل فشارخون مزمن، فشارخون دوران بارداری، پره-اکلامپسی، اکلامپسی، محدودیت رشد جنینی، تولد نوزاد مرده و زایمان زودرس بوده و شدت آن در بارداریهای مختلف متفاوت است. توانایی پیشبینی این اختلالات و تعیین پروگنوز آنها میتواند به شناسایی زودهنگام و در نتیجه مدیریت مناسب این شرایط (تعیین زمان مناسب زایمان و جلوگیری از عوارض این اختلالات) کمک کند؛ که لازمهی این توانایی، تستهای قابل اعتماد میباشد.
پاتوفیزیولوژیِ این اختلالات، پیچیده بوده و در عین حال بهطور کامل شناختهشده نیست؛ اما مطالعات زیادی نشان داده است که جفت، نقشِ اساسی در این اختلالات (علیالخصوص پره- اکلامپسی) دارد.
این مطالعات حاکی از آن است که در بارداریهای متأثر از پره- اکلامپسی، عدم تعادل آنژیوژنیکی وجود دارد. در این بارداریها، غلظت فاکتورهای پروآنژیوژنیک مانند PLGF و VEGF در خون مادر کاهش یافته؛ درحالیکه فاکتورهای آنتیآنژیوژنیک مانند sFlt-۱ و sENG افزایش مییابند. در پس این یافتهها، محققین گمان میبرند که این فاکتورها در پیشبینی و تعیین پروگنوز پره- اکلامپسی بتوانند مفید واقع شوند.
PLGF یکی از این فاکتورها میباشد که بررسیهای بسیاری بر روی آن انجام شده و محققین به این نتیجه رسیدهاند که استفاده از این مارکر، بههمراه سایر مارکرهای مربوط به پره-اکلامپسی، میتواند در تسریع شناسایی این اختلال و در نتیجه، مدیریت آن سودمند باشد.
PLGF و عملکرد آن:
PLGF عضوی از پروتئینهای خانوادهی VEGF میباشد. PLGF یک پروتئین آنژیوژنیکی است که ژن آن در بارداری به میزان زیادی مطرح شده و بهخوبی با عملکرد جفت مرتبط میباشد. PLGF با دو مکانیسم مستقیم و غیرمستقیم، اثرات آنژیوژنیکی خود را اعمال میکند؛ PLGF با مکانیسم مستقیم، از طریق اتصال به گیرندهی FLT-۱، موجب فعال شدن سلولهای اندوتلیال، ماکروفاژها و سلولهای پیشساز هماتوپویتیک میشود. مکانیسم اثر غیرمستقیم PLGF از طریق VEGF-A میباشد که PLGF، منجر به جدا شدن VEGF از FLT-۱ شده و در ادامهی این فرآیند، VEGF-A با پتانسیل بیشتری به گیرندهی قویتر دیگری متصل و ِاعمال اثر میکند.
sFLT-۱ که شکل محلول گیرندهی FLT-۱ میباشد، اثر آنتیآنژیوژنیکی داشته و در گردش خون، با اتصال به PLGF و VEGF، موجب کاهش غلظت مؤثرهی (bio-availability) این مولکولها میشود و در اتصال آنها به گیرندههای خود، در سطح غشاءهای سلولی تداخل ایجاد مینماید.
PLGF و آنژیوژنز:
آنژیوژنز یکی از فرآیندهای حیاتی برای رشد و تکامل رویان است که بهوسیلهی فاکتورهای متعددی شامل خانوادهی VEGF تنظیم میشود. PLGF که از خانوادهی VEGF میباشد، در بافتهای غیر از جفت، در پاسخ به شرایط پاتولوژیکی ایسکمی یا آسیب، نقش آنژیوژنزی دارد. ایسکمی عضلات اسکلتی و قلب، در اثر فعالیتهای فیزیولوژیک، موجب تولید PLGF نمیشود، اما PLGF در شرایط پاتولوژیک، مانند بیماری عروق کرونر افزایش مییابد و در نتیجه، بیان PLGF در هیپوکسی سلولهای غیرتروفوبلاستی افزایش مییابد. در سلولهای تروفوبلاستی، عکس این حالت اتفاق میافتد و هیپوکسی موجب کاهش تولید PLGF میشود. PLGF در تومورها نیز نقش آنژیوژنزی دارد و بیان آن افزایش مییابد که در بسیاری از تومورها، غلظت بالای آن با شدت بیماری ارتباط مستقیم دارد.
PLGF در تولیدمثل:
نقش PLGF در تولیدمثل هنوز بهخوبی مشخص نشده است. بافت اندومتریال در فاز ترشحی سیکل قاعدگی، PLGF تولید میکند که این تولید، دلیلی بر احتمال وجود نقش PLGF در لانهگزینی میباشد. اطلاعات بهدستآمده نشان میدهد که کودکان مادرانی که پره- اکلامپسی داشتهاند، دارای تفاوتهای خاصی در تکامل عروق مغزی بودهاند که احتمالاً به تکامل درون رحم مربوط میشود، بنابراین احتمالاً PLGF نقش مهمی در بارداری و تکامل عروق دارد.
نقش PLGF در تکامل جفت:
PLGF در بارداری توسط جفت تولید میشود و در تکامل و بلوغ سیستم عروق جفتی نقش دارد. تمایز سلولهای کشندهی طبیعی رحم، تحتتأثیر PLGF قرار دارد و این سلولها احتمالاً واسط تهاجم تروفوبلاستها به decidua (لایهی اندومتریوم رحم که در بارداری، قسمت مادری جفت را تشکیل میدهد) در رحم میباشند. PLGF موجب افزایش تکثیر تروفوبلاستها میشود و از طرفی، باعث کاهش آپوپتوز این سلولها خواهد بود.
سطح PLGF در بارداری نرمال:
غلظت PLGF در اوایل بارداری پایین میباشد و از هفتهی ۱۱ شروع به افزایش میکند، تا اینکه در هفتهی ۳۰ بارداری به اوج خود میرسد و سپس، شروع به کاهش مینماید.
PLGF در پره- اکلامپسی:
PLGF در سرم و در ادرار خانمهای باردار، در مرحلهی شروع پره-اکلامپسی و در زمان تشخیص پره-اکلامپسی کاهش نشان میدهد که احتمالاً این کاهش به دلیل ترکیبی از کاهش بیان PLGF و کاهش PLGF آزاد، به دلیل افزایش sFLT-۱ است (شکل-۱).
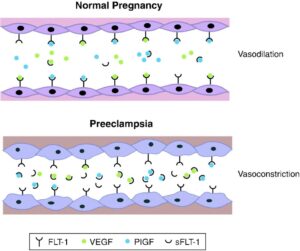
شکل ۱: کاهش PLGF آزاد و افزایش sFLT-۱
غلظت PLGF در اوایل بارداری در خانمهایی که بعداً دچار پره-اکلامپسی میشوند، نسبت به خانمهای غیرمبتلا، پایینتر است؛ اما تفاوتی بین غلظت sFLT-۱ دیده نمیشود.
در نتیجه، این کاهش PLGF به دلیل کاهش بیان آن در جفت میباشد، اما با پیشرفت بارداری ارتباط متقابلی بین این دو مولکول وجود دارد؛ یعنی غلظت PLGF آزاد با پیشرفت بارداری کاهش و از طرفی دیگر غلظت تام sFLT-۱ افزایش مییابد.
بنابراین، کاهش PLGF در نیمهی دوم بارداری، میتواند به دلیل اتصال sFLT-۱ به PLGF باشد که موجب کاهش فرم آزاد PLGF میشود. کاهش PLGF در بارداری احتمالاً نتیجهی دو فرآیند اختلال در تشکیل جفت در اوایل بارداری و اختلال در رشد آن در نیمهی دوم بارداری میباشد.
در مادرانی که دچار پره-اکلامپسی میشوند، غلظت PLGF در سه ماههی اول بارداری، یعنی قبل از اینکه علائم بالینی بیماری ظاهر شوند، کاهش مییابد، اما با وجود این تفاوتِ غلظت بین افراد بیمار با افراد سالم، به دلیل حساسیت پایین، با یک تک مارکر، نمیتوان این دو جمعیت را از هم بهخوبی تفکیک کرد. ترکیب PLGF با سایر فاکتورهای موثر، نظیر نسبت sFLT-۱ به PLGF، تعداد بارداری، سابقهی قبلی پره-اکلامپسی و مارکرهای سونوگرافی میتواند ابزار پیشبینیکنندهی مناسبی را برای پره-اکلامپسی فراهم کند.
بهعنوان مثال، طبق الگوریتم FMF، برای پیشبینی پره-اکلامپسی در هفتههای ۱۱ تا ۱۳ بارداری، با استفاده از ترکیبی از ویژگیهای مادر (نژاد، تعداد بارداری، سابقهی پره-اکلامپسی، فشارخون مزمن و BMI)، متوسط فشار شریانی، شاخص ضربانی شریان رحمی، PAPP-A و PLGF، میتوان ۹۵% از پره-اکلامپسیها با شروع زودهنگام و ۴۶% از پره-اکلامپسیها را با شروع دیررس، با نرخ مثبت کاذب ۱۰% تشخیص داد.
محدودیتهای پیشبینی پره-اکلامپسی با استفاده از PLGF و سایر فاکتورهای آنژیوژنیک به متنوع بودن پاتولوژی این بیماری و در نتیجه طیف وسیع تظاهرات بالینی آن مربوط میشود. تظاهرات این بیماری، از شروع زودهنگام و محدودیت شدید رشد داخل رحمی تا شروع دیررس در پایان بارداری و با علائم خفیف متفاوت میباشد. پره-اکلامپسی شدید با شروع زودرس، ارتباط قویتری با جفت غیرطبیعی دارد و فاکتورهای آنژیوژنیک غیرنرمال در این بیماران بیشتر گزارش شدهاند. سطوح پایین PLGF و نسبت غیرنرمال sFLT-۱ به PLGF نشاندهندهی پره-اکلامپسی با شروع زودهنگام و شدید میباشد.
در مادران مشکوک به پره-اکلامپسی که هنوز معیارهای تشخیصی در مورد آنها صادق نیست، نسبت sFLT-۱ به PLGF و یا غلظت PLGF بهتنهایی، یک تست مناسب با ارزش اخباری منفی بالا، جهت تأئید عدم وجود بیماری است.
غلظت PLGF کمتر از صدک پنجم آن در سن بارداری مربوطه، بهتر از ترکیب فاکتورهای بالینی (فشارخون سیستولیک و دیاستولیک، آلانین ترانسفراز، اوریک اسید و پروتئینوریا) جهت تشخیص پره-اکلامپسی در مادرانی که در طی دو هفته پس از تشخیص، نیاز به زایمان پیدا میکنند، عمل میکند.
حساسیت غلظتهای پایین PLGF در مادرانی که جنین SGA دارند بسیار بالاست و این نیز تأئیدکنندهی ارتباط غلظت پایین PLGF با اختلالات جفتی میباشد.
همچنین، نسبت sFLT-۱ به PLGF میتواند در افتراق بیماری پره-اکلامپسی از بیماریهای دیگری مثل گلومرولونفریت که علائم مشابه پره-اکلامپسی دارند، مفید باشد.
نتیجهگیری:
PLGF نقش اساسی در داشتن بارداری نرمال دارد و تغییرات ایجادشده در غلظت PLGF، با عوارض ناخواستهی بارداری، بهویژه پره-اکلامپسی ارتباط دارد و از آنجا که شیوع پره-اکلامپسی بالا میباشد و عدم تشخیص بهموقع و درنتیجه عدم وجود مراقبتهای ویژه میتواند تهدیدکنندهی حیات مادر و جنین باشد و بهعلاوه، امروزه نرمافزارهای غربالگری ناهنجاریهای کروموزومی، امکان استفاده از این مارکرها جهت غربالگری پره-اکلامپسی را نیز دارند، بهتر است با ترکیبی از PLGF و سایر مارکرهای بیوشیمیایی، سونوگرافی و فاکتورهایی مثل تعداد بارداری، سابقهی پره-اکلامپسی و … غربالگری این بیماری در سه ماههی اول بارداری، قبل از ظهور علائم بالینی، انجام گردد.
فراپژوهش