- هرپس ویروسهایى که عموماً انسان را آلوده مىکنند شامل ویروس هرپس سیمپلکس تیپ ۱ و ۲، ویروس واریسلاـ زوستر، سیتومگالو ویروس، ویروس اپشتاینبار، هرپس ویروس انسانى تیپ ۶ و ۷ و هرپس ویروس تیپ ۸ (در ارتباط با سارکوم کاپوزى) هستند. هرپس ویروس B میمون میتواند انسان را نیز آلوده نماید. حدود ۱۰۰ ویروس در گروه هرپس وجود دارد که انواع مختلفى از حیوانات را آلوده مى کنند.
- خصوصیات هرپس ویروسها
- ساختار و ترکیب
- هرپس ویروسها، گروه بزرگى از ویروسها هستند. اعضاى مختلف آن، ساختار مشابهى دارند و توسط میکروسکوپ الکترونى غیر قابل تمایز هستند. تمام هرپس ویروسها داراى یک هسته مرکزى از زنجیر مضاعف DNAمارپیچى هستند که به وسیله یک کپسید پروتئینى با تقارن بیست وجهى احاطه شده است. کپسید از ۱۶۲ کپسومر تشکیل شده است. نوکلئوکپسید را پوششى احاطه کرده که از غشاء هسته سلول میزبان به دست آمده است و در سطح آن، بر آمدگى هاى گلیکوپروتئینى با طول ۸ نانومتر قرار دارد. گاهى لایه اى غیرشفاف بدون تقارن در حد فاصل بین کپسید و پوشش به نام تگومنت دیده مىشود. قطر ذرات کامل ویروس داراى پوشش حدود ۱۵۰ تا ۲۰۰ نانومتر است.
- در صورتى که قطر ویریون فاقد پوشش، حدود ۱۰۰ نانومتر است. ژنوم هرپس ویروس به صورت DNAى دو رشتهاى (۱۲۴ تا ۲۳۵ Kbp) خطى مى باشد. خصوصیات برجسته DNA هرپس ویروس، ترتیب توالى آن است. ژنوم هرپس ویروس، توالى هاى انتهایى و توالى هاى مکرر داخلى دارد. در برخى از اعضاى این گروه مانند ویروسهاى هرپس سیمپلکس، ترتیب مجدد ژنوم موجب تولید ایزومرهـــــــاى متفاوت ژنوم مى شود. مقدار گوانین و سیتوزین موجود در DNAهرپس ویروسها از ۳۱ درصد تا حدود ۷۵ درصد متفاوت است. تشابه اندکى در توالى هاى DNA هرپس ویروسهاى مختلف وجود دارد، اما توالى DNA تیپ یک و دو حدود ۵۰ درصد و تیپ ۶ و ۷ انسانى حدود ۳۰ تا ۵۰ درصد به هم شباهت دارند.
- طبقه بندى
- طبقه بندى اعضاى متعدد خانواده هرپس ویروسها مشکل است. نوعى تقسیم بندى بر اساس خصوصیات بیولوژى آنها انجام گرفته است. آلفا هرپس ویروسها به سرعت تکثیر یافته و ویروسهاى سیتولیتیکى هستند که باعث تشکیل عفونتهاى مخفى در نورونها میگردند. ویروس هرپس سیمپلکس (جنس سیمپلکس ویروس) و ویروس واریسلا زوستر (جنس واریسلو ویروس)، در این گروه قرار دارند. تکثیر بتا هرپس ویروسها، آهسته است و ممکن است خاصیت سیتومگالیک (بزرگ شدن سلولهاى آلوده) داشته باشند و مخفــیانه در غدد ترشحى و کلیه ها باقى بمانند. سیتومگالو ویروس در جنس سیتومگالو ویروس قرار دارد. همچنین اعضاى جنس روزئولوویروس به نام هرپس ویروسهاى انسانى تیپهاى ۶ و ۷ نامگذارى گردیده اند. این ویروسها، بر اساس خصوصیات بیولوژى، به عنوان گاما ویروس طبقه بندى مى شوند. زیرا لنفوسیتها (لنفوتروپیک T) را آلوده مى کنند.
- در هر حال، آنالیز مولکولى ژنوم آنها نشان مى دهد که این ویروسها به بتا هرپس ویروس شباهت بیشترى دارند. از گاما هرپس ویروسها مى توان ویروس اپشتاینبار (جنس لنفوکریپتوویروس) را که سلولهاى لنفاوى را آلوده مى کند و در آنجا مخفى مى شود، به عنوان نمونه ذکر کرد. هرپس ویروس مرتبط با سارکوم کاپوزى را هرپس ویروس تیپ ۸ انسانى نامگذارى کرده اند و در جنس رادینوویروس قرار دادهاند.
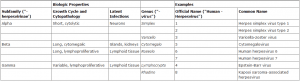
- طبقهبندی هرپس ویروسها
- تکثیر هرپس ویروس
- بعد از اتصال گلیکو پروتئینهاى سطحى با گیرنده هاى اختصاصى سلول، ویروس با غشاى سلولى ادغام و به سلول میزبان وارد مى شود. برخى هرپس ویروسها به گلیکوزآمینوگلیکانهاى سطح سلول و به طور عمده به هپاران سولفات اتصال مى یابند. اتصال ویروس همچنین شامل اتصال با یکى از چندین کورسپتور (براى مثال اعضاى ایمونوگلوبولین سوپر فامیلى) نیـــــز مى باشد. مدت تکثیر ویروس هرپس سیمپلکس حدود ۱۸ ساعت و سیتومگالو ویروس حدود ۷۰ ساعت است. سلولهاى آلوده با هرپس ویروسها بالاخره از بین مى روند. سنتز ماکرومولکولهاى میزبان در اوائل عفونت متوقف مىشود و هنگامى که تکثیر ویروس شروع مى شود، سنتز DNA سلول و سنتز پروتئین سلول متوقف مى شود. اثر سیتوپاتیک در هرپس ویروسهاى مختلف انسانى با یکدیگر متفاوت است.
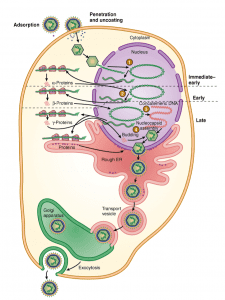
- شکل شماتیک همانندسازی هرپس ویروسها
- عفونتهاى هرپس ویروس در انسان
- ویروسهاى هرپس سیمپلکس
- ویروسهاى هرپس سیمپلکس به فراوانى در جوامع انسانى پراکنده اند. این ویروسها، میزبانهاى زیادى داشته و قادرند در انواع مختلفى از سلولها تکثیر یافته و حیوانات مختلفى را آلوده کنند. همچنین، به سرعت تکثیر مى یابند و به مقدار زیاد سیتولیتیک هستند. ویروسهاى هرپس سیمپلکس، انواع مختلفى از بیمارى ها شامل التهاب حاد مخاط دهان و لثه، التهاب قرنیه ملتحمه چشم، انسفالیت، بیمارى تناسلى و عفونت نوزدان را ایجاد مى کنند. این ویروسها همچنین، در سلولهاى عصبى ایجاد عفونت مخفى مى کنند و عود اینگونه عفونتها نیز شایع است.
- خصوصیات ویروس هرپس سیمپلکس
- دو تیپ متمایز از ویروس هرپسسیمپلکس وجود دارد: تیپ ۱ و ۲ (۱ـHSV ، ۲ـHSV). تشکیلات ژنوم دو ویروس هرپس سیمپلکس به هم شباهت داشته و توالى مشابهى در DNA دارند.
- چرخه تکثیر هرپس ویروس سریع است و براى کامل شدن حدود ۸ تا ۱۶ ساعت زمان لازم دارد. ژنوم HSV، بزرگ بوده (حدود kbp۱۵۰) و مى تواند حداقل ۷۰ پلى پپتید را کد کند. فعالیت بسیارى از این پروتئینها در تکثیر ویروس یا حالت مخفى شدن ویروس شناخته نشده است.
- پاتوژنز و پاتولوژى
- الف) پاتولوژى:
- تغییرات اختصاصى بافتى به صورت بالونى شکل شدن سلولهاى آلوده، تولید اجسام انکلوزیون درون هستهاى از نوع Cowdryتیپ A، وجود کروماتین در اطراف آن و تشکیل سلولهاى بزرگ چندهسته اى مى باشد. انکلوزیونها به تدریج هسته را پر مى کنند ولى سپس متراکم شده و از غشاء داخلى هسته خارج مىشوند. ادغام (فیوژن) سلولى، روشى براى انتشار ویروس هرپس سیمپلکس از سلولى به سلول دیگر، حتى با وجود آنتى بادى خنثى کننده مى باشد.
- ب) عفونت اولیه:
- HSV توسط تماس شخص مستعد با شخصى که ویروس را دفع مى کند، منتقل مى شود. ویروس جهت آغاز عفونت باید وارد سطح موکوسى یا پوست زخمى شود (پوست سالم در برابر ویروس مقاوم است).
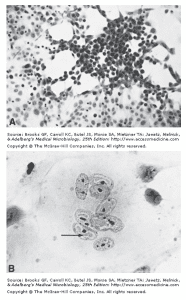
- اثرات سیتوپاتیک هرپس ویروس در کشت سلولی
- عفونت هاى ویروس هرپس سیمپلکس تیپ یک معمولاً به دهان و گلو محدود شده و ویروس از طریق ترشحات تنفسى یا تماس مستقیم با بزاق آلوده منتشر مى شود. ویروس هرپس سیمپلکس تیپ دو معمولاً از طریق تماس جنسى انتشار مىیابد. این ویروسها ابتدا در مکان ورودى تکثیر مىیابند و سپس انتهاى عصب موضعى را مورد تهاجم قرار مى دهند. آنگاه از آنجا از طریق جریان آکسونى رو به بالا، به گانگلیونهاى ریشه پشتى منتقل مىشوند که در آنجا، پس از تکثیر بیشتر، عفونت مخفى ایجاد مى کنند.
- عفونتهاى دهان و حلق ناشى از ویروس هرپس سیمپلکس تیپ یک موجب بروز عفونت مخفى در گانگلیاى سه شاخه مى شود، در صورتى که عفونتهاى ویروس هرپس سیمپلکس تیپ دو موجب آلودگى گانگلیاى خاجى (ساکرال) مى گردد. عفونتهاى اولیه ویروس هرپس سیمپلکس معمولاً خفیف هستند. در واقع، اکثر آنها بدون علائم بالینى مى باشند. بیمارى منتشر (سیستمیک) بندرت رخ مى دهد. چنانچه سیستم دفاعى میزبان مختل شده باشد، ویرمى ظاهر مىگردد و عفونت تمام اعضاى بدن را گرفتار مى سازد.
- ج) عفونت مخفى:
- ویروس هرپس سیمپلکس در گانگلیاى آلوده، به طور مخفى و بدون تکثیر باقى مى ماند. در این حالت، فقط تعداد کمى از ژنهاى آن بیان مىشود. ویروس در گانگلیاى آلوده به طور مخفى براى تمام عمر در بدن میزبان باقى مى ماند و در فواصل بین عود ضایعات، هیچ گونه ویروسى را در سطح پوست، نمى توان یافت. وجود یک محرک مناسب (نظیر آسیب آکسونى، تب، فشار روحى یا احساسى، قرار گرفتن بیش از حد در برابر نور خورشید، نور اولتراویولت) مىتواند ویروس را از حالت مخفى به حالت فعال در آورد. در این حالت، ویروس از طریق آکسون به جاى اولیه برمىگردد و در پوست یا غشاء مخاطى تکثیر مى یابد.
- یافته هاى بالینى
- ویروس هرپس سیمپلکس تیپ ۱ و ۲، عامل چندین عفونت بالینى بوده که این عفونتها ممکن است اولیه یا عودکننده باشند.
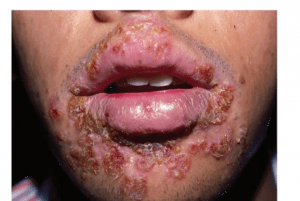
- الف) بیمارى دهان و گلو:
- عفونت اولیه با هرپس ویروس تیپ یک معمولاً بدون علامت است. علائم بالینى بیمارى اغلب در اطفال (یک تا پنج سال) رخ مىدهد و به دنبال آن مخاط دهان و لثه گرفتار مى گردد. دوره کمون آن حدود ۳ تا ۵ روز است و ۲ تا ۱۲ روز هم گزارش شده است.
- ب) التهاب قرنیه و ملتحمه چشم (کراتوکونژنکتویت):
- عفونت اولیه با هرپس سیمپلکس تیپ یک ممکن است موجب بروز التهاب شدیدى در قرنیه و ملتحمه چشم شود. ضایعات عودکننده به صورت زخم قرنیه و زخمهاى دندریتیک یا وزیکلهایى در روى پلک چشم دیده مى شود. در هنگام عود کراتیت، گاهى بستر بافت قرنیه به طور پیشرونده اى گرفتار مى شود که منجر به کدورت دائمى و کورى مى شود. عفونت با هرپس ویروس تیپ یک، بعد از تروما، دومین عامل کورى قرنیه در آمریکا به حساب مى آید.
- ج) هرپس تناسلى:
- بیمارى تناسلى معمولاً به وسیله هرپس ویروس تیپ دو و گاهى به وسیله تیپ یک ایجاد مى شود. عفونتهاى اولیه هرپس تناسلى گاهى شدید است و حدود ۳ هفته ادامه مىیابد.
- د) عفونتهاى پوستى:
- پوست سالم به هرپس ویروس مقاوم است. بنابراین، در افراد سالم، عفونتهاى پوستى هرپسى چندان رایج نمى باشند. ضایعات موضعى ناشى از هرپس ویروس تیپ یک و دو، به دلیل آلودگى با ویروس مى باشد که از طریق خراش روى پوست و تماس با وسایل آلوده، وارد بدن مى شود. این ضایعات فاقد چرک هستند و به نام عقربک هرپسى بر روى انگشتان دست دندان پزشکان، پرستاران و پزشکان یا افراد مبتلا به ضایعات پوستى و بر روى بدن کشتىگیران (هرپس پهلوانى) مشاهده مى شوند.
- ه) انسفالیت:
- حالت شدیدى از انسفالیت ممکن است به وسیله هرپس ویروس ایجاد شود. عفونتهاى هرپس سیمپلکس تیپ یک، شایعترین عامل انسفالیت کشنده اسپورادیک در آمریکا مى باشد. این بیمارى با مرگ و میر بالایى همراه است و افرادى که جان سالم به در مى برند اغلب از اختلالات عصبى رنج خواهند برد. چنین به نظر مى رسد که حدود نیمى از بیماران مبتلا به انسفالیت هرپس ویروس، دچار عفونتهاى اولیه بوده اند و بقیه به علت عود عفونت، دچار انسفالیت شده اند.
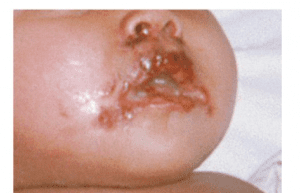
- و) هرپس نوزادى:
- هرپس ویروس ممکن است در داخل رحم، در هنگام تولد یا بعد از تولد به نوزاد منتقل شود. تخمین زده شده است که هرپس نوزادى در حدود یک در هر ۵ هزار نوزادى که در سال متولد مى شوند، رخ مى دهد. به نظر مى رسد، نوزاد متولد شده قادر به جلوگیرى از تکثیر و انتشار ویروس نیست و به همین علت، بیمارى شدیدى ظاهر مى شود. شایعترین مسیر انتقال عفونت هرپس ویروس (حدود ۷۵ درصد از موارد) به نوزاد، در هنگام تولد و طى عبور از کانال زایمان به علت تماس با ضایعات هرپسى روى مى دهد.
- به منظور اجتناب از عفونت نوزادان باید از روش سزارین براى زایمان زنانى که به ضایعات هرپس تناسلى مبتلا هستند، استفاده شود. در هر حال، موارد کمى از عفونت هرپس نوزادى به هنگام عود هرپس تناسلى حتى موقعى که ویروس در هنگام زایمان وجود دارد، رخ مى دهد. هرپس نوزادى پس از تولد به علت آلودگى با هرپس ویروس تیپ یک و دو ایجاد مى شود. منابع عفونت معمولاً اعضاى خانواده و کارکنان بیمارستان هستند که ویروس را به محیط اطراف خود پخش مى کنند.
- ز) عفونت در افراد مبتلا به اختلال سیستم ایمنى:
- بیماران مبتلا به اختلال سیستم ایمنى، در معرض خطر عفونتهاى شدید ویروس هرپس سیمپلکس مى باشند.
- ایمنى
- بسیارى از نوزادان، آنتى بادىهاى مادرى را به صورت غیرفعال کسب مى کنند. این آنتىبادى در ۶ ماه اول زندگى از بین مىرود و در این رابطه، حداکثر حساسیت به عفونت اولیه هرپس بین ۶ ماهگى تا دو سالگى مى باشد.
- تشخیص آزمایشگاهى
- الف) سیتوپاتولوژى:
- یک روش سیتولوژیک سریع، رنگآمیزى تراشههایى است که از پایه وزیکول به دست آمده (براى مثال رنگآمیزى گیمسا)؛ وجود سلولهاى چند هسته اى بزرگ، وجود هرپس ویروس (HSV-۱، HSV-۲ یا واریسلاـ زوستر) را مشخص مىکند و باعث افتراق لزیونهاى به وجود آمده توسط ویروسهاى کوکساکى و عوامل غیرویروسى مى شود.
- ب) جداسازى و تشخیص ویروس:
- جداسازى ویروس، هنوز یک اقدام قطعى براى تشخیص است.
- اپیدمیولوژى
- هرپس ویروس تیپ یک احتمالاً در انسان بیشتر از هر ویروس دیگرى دیده مى شود.
- درمان، پیشگیرى و کنترل
- چندین داروى ضدویروسى شامل آسیکلوویر، والاسیکلوویر و ویدارابین در برابر عفونتهاى هرپسى مؤثرند. امروزه آسیکلوویر درمان استاندارد است. این داروها مهارکننده سنتز DNAهستند. آسیکلوویر یک آنالوگ نوکلئوزید است که توسط تیمیدین کیناز HSV مونوفسفریله مى شود و توسط کینازهاى سلولى به فرم ترى فسفاته تبدیل مى شود. سپس آسیکلوویرترى فسفات توسط پلىمراز HSV وارد ساختار DNA ویروس مى شود و از بلند شدن زنجیره جلوگیرى مى کند. دارو ممکن است علائم بیمارى را تخفیف دهد، زمان بهبود را کوتاهتر و احتمال عود هرپس تناسلى را کمتر کند. با این حال، HSV در گانگلیاى حسى به صورت مخفى باقى مى ماند.
- ویروس واریسلاـ زوستر
- بیمارى آبله مرغان یا واریسلا خفیف و بسیار مسرى است که به طور عمده در کودکان دیده مى شود. این بیمارى با بثورات وزیکلى پوست و غشاء مخاطى مشخص مى گردد. ممکن است این بیمارى در بزرگسالان و کودکانى که سیستم ایمنى آنها مختل شده است، شدید باشد.
- بیمارى زوستر (زونا) به طور پراکنده (اسپورادیک) رخ مى دهد، بزرگسالان و کودکان مبتلا به نارسایى ایمنى را ناتوان مى سازد و به وسیله راشهاى پوستى و گرفتارى یک گانگلیاى حسى، مشخص مى شود. ضایعات حاصل از زوستر مشابه ضایعات واریسلا مى باشد.
- خصوصیات ویروس
- شکل ظاهرى ویروس واریسلاـ زوستر مشابه ویروس هرپس سیمپلکس مى باشد. این ویروس، مخزن حیوانى ندارد. این ویروس در محیط کشت حاصل از جنین انسان با اثر سیتوپاتیک تکثیر مىیابد و اجسام انکلوزیون مشخص درون هسته اى را تولید مى کند. اثرات سیتوپاتیک حاصل از این ویروس، موضعى بوده و در مقایسه با ویروس هرپس سیمپلکس، آهسته تر انتشار مى یابد. این ویروس عفونى در درون سلول باقى مى ماند و تکثیر ویروس از طریق سلولهاى آلوده آسانتر از مایع حاصل از کشت بافتى است. عامل بیمارى واریسلا همان عامل بیمارى زوستر است.
- پاتوژنز و پاتولوژى
- الف) واریسلا:
- راه ورود این ویروس از مخاط مجراى فوقانى تنفسى یا ملتحمه چشم مى باشد. پس از تکثیر اولیه در غدد لنفاوى منطقه اى، ویرمى اولیه، ویروس را پخش کرده و ویروس در کبد و طحال تکثیر مى کند.
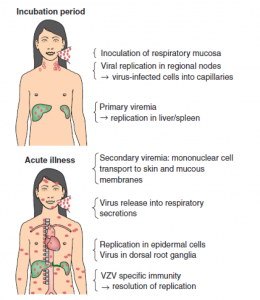
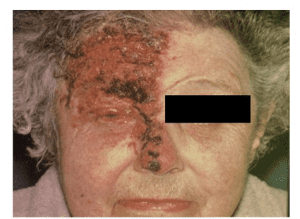
- نمای بالینی شماتیک عفونت واریسلا زوستر
- ویرمى ثانویه شامل سلولهاى عفونى مونونوکلئار (تک هسته اى) است که ویروس را به پوست، جایى که راش تیپیک ایجاد مى شود، منتقل مى کند. تورم سلولهاى اپىتلیال، تخریب بالونى سلولها و تجمع مایع بافتى باعث ایجاد شکل وزیکولى مى شود. اینترفرون همچنین ممکن است در تکثیر و انتشار ویروس دخالت کند.
- ب) زوستر:
- هیستوپاتولوژى ضایعات زوستر با ضایعات آبله مرغان مشابه است. در این بیمارى التهاب حاد در اعصاب و گانگلیاى حسى نیز ظاهر مى شود و اغلب فقط یک گانگلیاى حسى گرفتار مى گردد. به طور کلى، توزیع ضایعات پوستى با مناطقى ارتباط دارند که از گانگلیاى ریشه خلفى مبتلا، عصب مى گیرند. هنوز شناخته نشده است که چه عاملى موجب فعالیت مجدد عفونتهاى مخفى ویروس واریسلاـ زوستر در گانگلیا مى شود. تصور شده است که ایمنى مبهمى (Waning)، تکثیر ویروس را درگانگلیا مقدور مى سازد و موجب درد و التهاب شدیـــــد مى شود. سپس این ویروس در سطح پوست به طرف پایین عصب حرکت کرده و تشکیل وزیکل مى دهد. ایمنى سلولى احتمالاً مهمترین عامل دفاعى میزبان در محدود نگهداشتن ویروس واریسلاـ زوستر مىباشد. فعالیت مجدد زوستر، اسپورادیک بوده و بندرت عود مى کند.
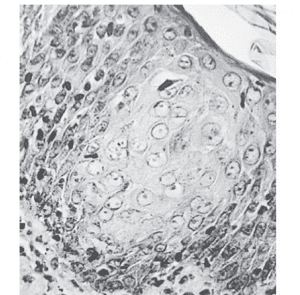
- اثرات سیتوپاتیک واریسلا زوستر در کشت سلول
- ب) زوستر:
- زونا در افرادى که ایمنى ضعیف دارند، در نتیجه درمان یا افزایش سن رخ مى دهد، ولى برخى موارد در افراد سالم هم دیده مى شود. این بیمارى با تب شروع مى شود و با درد شدیدى در ناحیه اى از پوست یا مخاط همراه مى باشد که آن ناحیه از یک یا گروهى از اعصاب و گانگلیاى حسى، عصب دریافت مى کند. چند روز بعد از شروع درد، وزیکلهـــاى متعددى بر روى منطقه اى از پوست که حس آن توسط اعصاب مبتلا تأمین مى شود، ظاهر مى گردد. بثورات معمولاً یک طرفه بوده، تنه و سر و گردن بیشتر از سایر نقاط بدن گرفتار مى شوند. شایعترین عارضه بعد از بیمارى زوستر در افراد مسن، نورالژیاى هرپسى است.
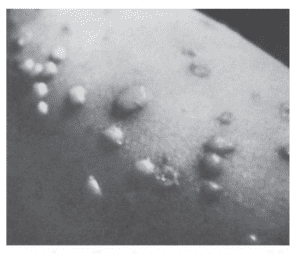
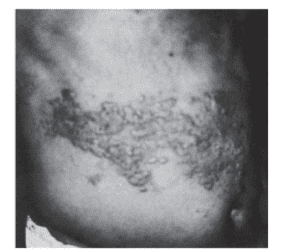
- تشخیص آزمایشگاهى
- روشهاى سریع تشخیصى براى نشان دادن تمایز هرپس ویروسها به کار مى رود. آنتى ژنهاى اختصاصى یا DNAویروس را مى توان در مایع وزیکول، تراشه هاى پوستى یا بیوپسى، مشاهده کرد. هرپس ویروسها از پاکس ویروسها توسط ظاهر مورفولوژیک ذرات در مایعات وزیکولى و مشاهده آنها توسط میکروسکوپ الکترونى قابل تمایز هستند. آگلوتیناسیون لاتکس و آنزیم ایمونواسى قابل مشاهده است. روش آزمایشگاهى انتخابى، به هدف آزمایش و امکانات آزمایشگاهى بستگى دارد. ایمنى وابسته به سلول بسیار مهم است ولى اثبات آن مشکل مى باشد.
- سیتومگالو ویروس
- سیتومگالو ویروسها، هرپس ویروسهایى هستند که در همهجا پراکنده بوده و عوامل شایعى از بیمارى در انسان مى باشند. اسم کلاسیک بیمارى حاصل، انکلوزیون سیتومگالیک است و این نامگذارى به دلیل بزرگ شدن سلولهاى آلوده با ویروس مى باشد. بیمارى انکلوزیون سیتومگالیک، عفونت منتشر نوزادان است، که توسط عفونت داخل رحمى یا بلافاصله پس از تولد، توسط سیتومگالو ویروس ایجاد مى شود.
- نمای بالینی شماتیک عفونت سیتومگالو ویروس
- خصوصیات ویروس
- سیتومگالو ویروس، از نظر محتویات ژنتیکى، غنى ترین ویروس در خانواده هرپس ویروسهاى انسانى است. DNAژنوم آن به اندازه ۲۴۰ کیلوباز، بسیار بزرگتر از ژنوم هرپس ویروس است. فقط تعداد کمى از چندین پروتئین کد شده ویروسى (بیش از ۲۰۰) آن شناخته شده است. اگرچه سیتومگالو ویروس انسانى اغلب از سلولهاى اپىتلیال انسان ایزوله شده است اما در کشت سلولى فقط در فیبروبلاستهاى انسانى تکثیر مى یابد.
- سیتومگالو ویروس، اثر سیتوپاتیک اختصاصى بر روى کشت سلولى دارد. در سلولهاى آلوده با سیتومگالوویروس، علاوه بر انکلوزیونهاى مشخص درون هسته اى هرپس ویروسها، معمولاً انکلوزیونهاى سیتوپلاسمى در اطراف هسته سلول یافت مى شوند. سلولهاى چند هسته اى نیز مشاهده شده اند. برخى از سلولها بسیار بزرگ مى شوند. سلولهاى سیتومگالیک حاوى انکلوزیون را مى توان در نمونه هاى به دست آمده از افراد آلوده یافت.
- پاتوژنز و پاتولوژى
- الف) میزبان طبیعى:
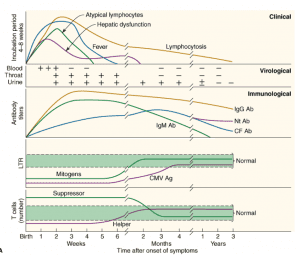
- سیتومگالوویروس ممکن است به چندین روش از فردى به فرد دیگر انتقال یابد. در تمام موارد، به تماس نزدیک با ماده حاوى ویروس نیاز مى باشد. دوره کمون بیمارى در کودکان طبیعى و در بزرگسالان، بعد از آلودگى با ویروس حدود ۴ تا ۸ هفته مى باشد. ویروس عفونت سیستمیک ایجاد مى کند. ویروس مىتواند به صورت متناوب از گلو و ادرار، براى ماه تا سالها بعد از عفونت اولیه آزاد شود.
- ب) میزبان مبتلا به نارسایى ایمنى:
- عفونت اولیه با سیتومگالوویروس در میزبان مبتلا به نارسایى ایمنى شدیدتر از میزبان طبیعى است.
- ج) عفونتهاى مادرزادى و بعد از تولد:
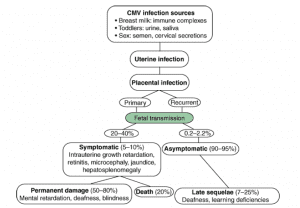
- عفونتهاى جنینى و نوزادى ناشى از سیتومگالو ویروس ممکن است شدید باشد. در آمریکا، سالانه حدود یک درصد از نوزادانى که زنده متولد مى شوند، به عفونتهاى مادرزادى سیتومگالو ویروس مبتلا هستند.
- دیاگرام عفونت سیتومگالو ویروس در نوزادان
- سیتومگالو ویروس به هنگام عفونت اولیه جنین و عفونت عودکننده مادرى، مى تواند منتقل شود. بیمارى عمومى انکلوزیون سیتومگالیک اغلب به علت عفونتهاى اولیه مادرزادى ایجاد مى شود. برخلاف بیمارى سرخجه، هیچگونه گزارشى وجود ندارد که زمان باردارى در زمان عفونت مادرى بر بروز بیمارى در جنین مؤثر باشد. انتقال داخل رحمى در یک درصد از زنان سرم مثبت رخ مى دهد. سیتومگالو ویروس گاهى از طریق کانال زایمان و یا حتى از شیر مادر به نوزاد منتقل مى شود.
- یافته هاى بالینى
- الف) میزبانهاى طبیعى:
- عفونت اولیه با سیتومگالو ویروس در کودکان و بزرگسالان اغلب بدون نشانه است، ولى گاهى موجب بروز سندرم مونونوکلئوز عفونى مى شود. ارتباطى بین وجود سیتومگالو ویروس و تنگى مجدد عروق بعد از مرمت و جراحى پلاستیک شریان قلب (آنژیوپلاستى کرونرى) وجود دارد.
- ب) میزبانهاى مبتلا به ضعف سیستم ایمنى:
- هم شدت بیمارى و هم میزان مرگ بر اثر عفونتهاى اولیه و عود کننده سیتومگالو ویروس در افراد مبتلا به نارسایى ایمنى افزایش مى یابد و پنومونى عارضه اى شایع است.
- ج) عفونتهاى مادرزادى و نوزادى:
- عفونت مادرزادى ممکن است به مرگ جنین منجر شود. بیمارى انکلوزیون سیتومگالیک نوزادان با گرفتار شدن سیستم عصبى مرکزى و سیستم رتیکولواندوتلیال همراه است.
- تشخیص آزمایشگاهى
- ب) جداسازى ویروس:
- فیبروبلاستهاى انسانى براى اهداف جداسازى به کار مى روند. ویروس را مىتوان به راحتى از شستشوهاى گلو و ادرار به دست آورد. در کشتها، ۳-۲ هفته براى دیدن تغییرات سیتولوژیک، شامل کانونهاى کوچک سلولهاى شفاف و متورم، همراه با انکلوزیونهاى بزرگ داخل هسته اى، وقت لازم است. ویروس وابسته به سلولها باقى مى ماند.
- اپیدمیولوژى
- انسان، تنها میزبان شناخته شده سیتومگالو ویروس است. انتقال ویروس بر اثر تماس نزدیک از فردى به فرد دیگر انجام مى پذیرد. این ویروس بعد از عفونت اولیه از ادرار، بزاق، منى، شیر و ترشحات رحم انتشار مى یابد و توسط گلبولهاى سفید خون حمل مى شود. انتشار دهانى و تنفسى احتمالاً راه عمده انتقال ویروس است. این ویروس همچنین از طریق جفت، خون، پیوند عضو و به وسیله تماس جنسى منتقل مى شود.
- فراپژوهش