بهتر است که جهت آزمایش CBC بیمار ناشتا باشد. پلاسمای چرب و شیری رنگ بعد از خوردن غذا موجب خطا در اندازهگیری پارامترهای خونی بویژه افزایش کاذب هموگلوبین میگردد.
کوچکترین ذره لخته در نمونه خون ممکن است شمارش پلاکت بیمار را بسیار کاهش دهد، از اینرو با مشاهده ترومبوسیتوپنی، نمونه خون و سرپوش لوله را با نگاه دقیق برای ذرات ریز لخته بررسی کنید و آزمایش را تکرار کنید.
نکته مهم: برای گزارش مرفولوژی اکینوسیت (بورسل)، تارگت سل و استوماتوسیت، بایستی دقت فراوان کرد و این به دلیل شکلگیری کاذب مرفولوژیهای فوق در آزمایشگاه میباشد.
خون مانده، افزایش نامتناسب ضد انعقاد به نمونه خون، اسلاید چرب و PH قلیایی باعث شکلگیری مرفولوژی اکینوسیت میشود. دیر خشک شدن گستره محیطی و تهیه گستره در محیط نمناک موجب شکلگیری مرفولوژی تارگت، استوماتوسیت و زایدهدار شدن گلبولهای سفید به ویژه لنفوسیتها میشود.
برای گزارش مرفولوژی بایستی از پخش یکنواخت آن مرفولوژی در سرتاسر گستره محیطی اطمینان پیدا کرد.
مانده شدن خون در ضد انعقاد، اثرات چشمگیر روی مرفولوژی گلبولهای قرمز و سفید و پلاکت دارد. این تغییرات تا ۸ ساعت خفیف بوده و از آن پس تشدید میشود، گرچه نگهداری خون در یخچال ۴ درجه این تغییرات را کاهش میدهد ولی گستره محیطی بایستی حداکثر تا سه ساعت از نمونهگیری تهیه شود.
نمکK۲EDTA به میزان۲-۱/۵ میلیگرم در سیسی ضد انعقاد سفارش شده از سوی کمیته ICSH برای آزمایش CBC است.
تغییرات مرفولوژی در خون مانده
- کنگرهدار شدن گلبولهای قرمز
- لوبوله شدن هسته لنفوسیتها و منوسیتها و یا شعبه شعبه شدن هسته (Radial segmentation)
- واکوئله و متلاشی شدن لکوسیت
- متراکم شدن لوبهای نوتروفیل و حل شدن گرانولهای سیتوپلاسمی که ممکن است با گلبولهای قرمز هستهدار (NRBC) اشتباه شود.
- افزایش حجم متوسط گلبول قرمز ناشی از تورم گلبولها (نگهداری خون در حرارت اتاق موجب افزایش ۶ فمتولیتر در حجم متوسط سلول بعد از ۲۴ ساعت میشود).
- تغییرات نکروبیوتیک در نوتروفیلها با لوبهای جدا شده و فشرده
به نکات زیر توجه کنید:
- نمونه خون حرارت دیده با اسفروسیتوز و پیروپوییکیلوسیتوز ارثی اشتباه میشود. گفتنی است که حرارت بیش از ۴۹ درجه سانتیگراد موجب جدا شدن جوانههای سیتوپلاسمی شده و تولید تعداد زیادی میکرواسفروسیت در خون محیطی میکند.
- لنفوسیتها و منوسیتهای نمونه خون مانده شده به علت لوبوله یا شعبهدار شدن هسته ممکن است با لنفوم سلولهای T که هسته به صورت گلبرگ درمیآید اشتباه شود.
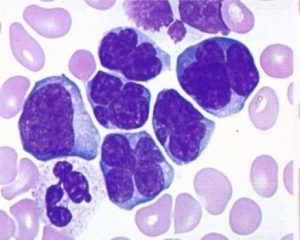
لوبولاسیون و انشعاب هسته لنفوسیتها در خون مانده (شکل سمت راست) ممکن است آن را شبیه به سلولهای لنفوم واقعی T (شکل سمت چپ) کند.
- حضور واکوئل در نوتروفیلهای خون مانده ممکن است با واکوئلدار بودن سمی نوتروفیلها
(Toxic vacuolization) که در عفونتهای خونی مشاهده میشود اشتباه شود. - نوتروفیل نکروبیوتیک و تک هستهای با هسته فشرده و سیتوپلاسم قرمز رنگ که ممکن است با NRBC اشتباه شود.
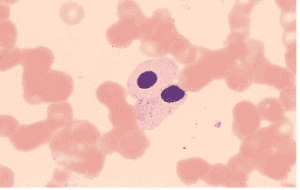
توجه داشته باشید که نوتروفیلهای خون مانده با هستههای فشرده ممکن است با گلبولهای قرمز هستهدار اشتباه شود. بقایای گرانولهای سیتوپلاسمی شاهدی بر نوتروفیلهای خون مانده است. گلبولهای قرمز هستهدار گرانول ندارند.
- مانده شدن خون با تورم گلبول قرمز، موجب جلوگیری از پدیده رولکس در هنگام آزمایش ESR گشته و سرعت رسوب را کاهش میدهد. آزمایش سرعت رسوب حداکثر بایستی تا ۲ ساعت پس از خونگیری انجام شود.
- آنالیز خون سرد (خون نگهداری شده در ۴ درجه) توسط آنالیزورها ایجاد هیستوگرامهای ناهنجار میکند و از اینرو بایستی نخست خون به دمای اتاق رسانیده و سپس به آنالیزور داده شود.
- برای آنالیز نمونهای که دارای آگلوتیناسیون سرد است نخست بایستی خون را به ۳۷ درجه رسانید و سپس به آنالیزور داد. رولکس به علت پخش شدن گلبولها در محلول رقیق کننده دستگاه ایجاد خطا نمیکند.
منابع خطا در اندازهگیری اندکسها
پارامتر MCV (Mean cell volume)
میانگین حجم متوسط گلبول قرمز را MCV گویند که بر اساس آن گلبولهای قرمز به سه دسته نرموسیت، میکروسیت و ماکروسیت طبقه بندی میشوند. مقدار نرمال آن در بزرگسالان ۹۶-۸۰ فمتولیتر است.
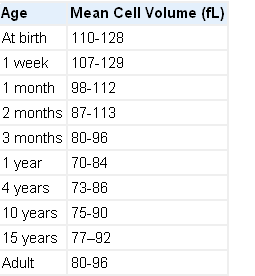
مقادیر طبیعی MCV در سنین مختلف
حجم متوسط سلولی به طور مستقیم از روی هیستوگرام حجم گلبولهای قرمز بدست میآید. محل تقاطع خط میانه در هیستوگرام مقدار MCV را روی محور X نشان میدهد. در هیستوگرام، حجم، فراوانی گلبولهای قرمز در مقابل حجمهای مختلف گلبول توسط آنالیزور رسم میشود.
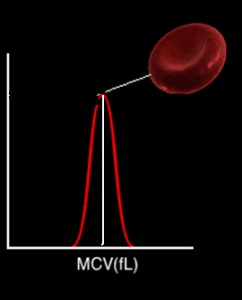
محور X در هیستوگرام حجم گلبولهای قرمز بر اساس فمتولیتر و محور Y فراوانی را نشان میدهد. رسم خط میانه در هیستوگرام، محور X را در مقدار MCV قطع میکند. در واقع پارامتر MCV نماینده حجم گلبولهای قرمز است که درست در وسط هیستوگرام قرار دارد.
حجم متوسط سلولی(MCV ) تحت اثر ضد انعقاد، نگهداری خون، درجه لکوسیتوز و آگلوتیناسیون سرد قرار میگیرد.
نگهداری خون در حرارت اتاق موجب افزایش ۶ واحد MCV در ۲۴ ساعت میگردد.
افزایش نسبت ضد انعقاد به حجم خون موجب افزایش حجم متوسط سلولی به علت پدیده هیپراسمولاریتی و تورم حاد میگردد.
گفتنی است که دیابت، اورمی و هیپرناترمی موجب افزایش فشار اسمزی درون گلبول قرمز میشوند. قرار گرفتن این گلبولهای قرمز در محلولهای رقیق کننده آنالیزورها موجب ورود آب به درون گلبول و پدیده تورم حاد و افزایش کاذب MCVمیگردد. کم آبی شدید بدن (dehydration) نیز امکان دارد با پدیده هیپراسمولاریتی موجب افزایش MCV گردد.
آگلوتیناسیون سرد موجب افزایش MCV و MCH و MCHC میگردد و گرم کردن خون و سپس آنالیز آن موجب تصحیح شدن نسبی اندکسها میشود.
در هنگام شمارش گلبولهای قرمز و حجم سنجی آن توسط آنالیزورها، گلبولهای سفید لیز نمیگردند و به علت اینکه در فرد نرمال نسبت RBC به WBC حدود ۵۰۰ تا ۷۰۰ به یک است، ایجاد خطا در شمارش RBC و MCV نمیکند، ولی وجود لکوسیتوز (به ویژه بیشتر از ۵۰۰۰۰ در میلیمتر مکعب) موجب افزایش شمارش گلبول قرمز و پارامتر MCV میگردد.
گلبولهای قرمز در هنگام عبور از روزنه (aperture) آنالیزورها به صورت سیگاری شکل در آمده و در همین وضعیت شمارش شده و مورد حجم سنجی قرار میگیرند. گلبولهای بسیار هیپوکروم به شکل سیگاری بسیار کشیده در آمده و MCV کمتر از واقعی گزارش میشود در حالی که گلبولهای غیر سیال مانند اسفروسیت در حجمی معادل ۱/۵ برابر واقعی گزارش میشوند.
بیماریهای کبد با افزایش کلسترول آزاد خون و انتقال آن به غشاء موجب توسعه غشای گلبولهای قرمز میشود، از اینرو بیماریهای کبدی گلبولهای قرمز با مرفولوژی طبیعی را به تارگت سل و گلبولهای اسفروسیت را به گلبولهای نرمال تبدیل میکند و مقدار MCV را درگلبولهای میکروسیت با افزایش دادن سطح غشایی بالا میبرد.
MCH یا میانگین هموگلوبین در گلبول قرمز(Mean cell hemoglobin)
پارامتر MCH میانگین هموگلوبین در گلبول قرمز بر حسب پیکوگرم را مورد سنجش قرار داده و مقدار طبیعی آن ۳۲-۲۷ پیکوگرم است. MCH از رابطه زیر محاسبه میشود و بر خلاف MCV مستقیماً بدست نمیآید.
![]()
گفتنی است که پارامتر MCH پایدارتر از MCV است و کمتر تحت اثر ضد انعقاد و مانده شدن خون قرار میگیرد و این به دلیل پایداری بهتر Hb و RBC است که در محاسبه MCH از آنها استفاده میشود.
با توجه به رابطه فوق افزایش کاذب هموگلوبین یا کاهش کاذب شمارش RBC موجب افزایش کاذب MCH میگردد.
پارامتر MCHC (Mean cell hemoglobin concentration)
پارامتر MCHC یا میانگین غلظت هموگلوبین در گلبول قرمز در آنالیزورهای هماتولوژی از رابطه زیر بدست میآید.
![]()
ارزیابی پارامتر MCHC به عنوان کنترل کیفی نمونه خون دارای ارزش است.
در آنالیزوهای خونشناسی مقدار هماتوکریت برابر حاصل ضرب MCV در تعداد گلبولهای قرمز است. پارامتر MCHC در نمونههای چرب و همولیزه و آگلوتیناسیون سرد و نمونه حاوی کرایوگلوبولین افزایش پیدا میکند.
چربی در محلول اندازهگیری هموگلوبین آنالیزور حل نشده و از طریق ایجاد کدورت موجب افزایش کاذب Hb و در نتیجه MCHC میشود. همولیز موجب کاهش شمارش گلبولهای قرمز و افزایش هموگلوبین به علت رها شدن هموگلوبین آزاد در پلاسما شده و از اینرو MCHC را افزایش میدهد. عبور همزمان گلبولهای قرمز به هم چسبیده در آگلوتیناسیون سرد موجب افزایش MCV و کاهش تعداد گلبولهای قرمز و از اینرو افزایش پارامتر MCHC میگردد.

آگلوتیناسیون سرد قوی ممکن است ناشی از لنفوم سلولهای B یا بیماریهای عفونی مانند منونوکلئوز عفونی یا عفونت مایکوپلاسمایی باشد.
گرچه پارامتر MCH درموارد فوق هم افزایش مییابد ولی با توجه به اینکه در محاسبه MCHC از سه پارامتر استفاده میشود ارزیابی بهتری از وضعیت نمونه خون بدست میدهد.
افزایش واقعی پارامتر MCHC (بیش از ۳۵ %) در نمونه خون با مرفولوژی اسفروسیتوز، گلبولهای داسی شده و گلبولهای فشرده با لبههای نامنظم و بایتسل مشاهده میشود، در غیر این موارد افزایش آن کاذب بوده و نیاز به پیگیری دارد.
کاهش پارامتر MCHC در آنمی فقر آهن پیشرفته و استوماتوسیتوز مشاهده میشود. استوماتوسیتوز یا هیدروسیتوز به مفهوم گلبولهای پرآب است.
پدیده تورم حاد گلبولهای قرمز در دیابت و اورمی که موجب افزایش MCV میگردند، با کاهش پارامتر MCHC همراه است.
دیابت و اورمی موجب افزایش فشار اسمزی داخل گلبول قرمز شده که نتیجه آن جذب آب از محلولهای ایزوتون دستگاه آنالیزور بوده که افزایش کاذب MCV را به دنبال دارد ولی با کاهش MCHC میتوان این پدیده را شناسایی کرد؛ چون کاهش این پارامتر بیانگر ورود آب یا آبکی شدن هموگلوبین در درون گلبولهای قرمز است.
منابع خطا در شمارش گلبولهای سفید
در غالب آنالیزورها برای شمارش گلبولهای سفید نخست با اضافه کردن محلول لیز (lysing reagent) و رقیق کننده به خون، گلبول قرمز را لیز کرده و هموگلوبین آزاد شده را به سیانومتهموگلوبین تبدیل میکنند؛ بدین مفهوم که همراه شمارش گلبولهای سفید مقدار هموگلوبین هم اندازهگیری میشود.
آنالیزورهای مبتنی بر اصول امپدانس، بر اساس میزان مقاومت الکتریکی هر سلول در برابر جریان مستقیم الکتریسیته آن را مورد حجم سنجی قرار میدهند. در این آنالیزورها گلبولهای سفید به عنوان عایق بیولوژیک در مقابل جریان مستقیم الکتریسیته عمل میکنند.
گلبولهای سفید در آنالیزورهای ساده به سه دسته نوتروفیل و لنفوسیت و سلولهای میکسد یا مختلط (mixed cells) تقسیم بندی میشوند که غالباً سلولهای منوسیت و ائوزینوفیل و بازوفیل در این دسته قرار میگیرند. آنالیزورهای پیشرفته با بهره گیری از روشهای امپدانس به همراه پراکنش نور یا بر مبنای سیتوشیمی قادر به افتراق انواع گلبولهای سفید بوده و درصد سلولهای سفید را به طور جداگانه گزارش میکنند. گلبولهای قرمز هستهدار در غالب آنالیزورها بجای گلبولهای سفید شمرده شده و چنانچه تعداد آنها بیشتر از ۱۰% در شمارش افتراقی باشد بایستی اقدام به تصحیح شمارش گلبولهای سفید کرد.
گلبولهای قرمز توسط محلول لیز (Lysing reagent) آنالیزور همولیز گشته و هموگلوبین آنها رها میگردد. محلول لیز با ایجاد منفذهایی در غشای گلبولهای سفید موجب چروکیده شدن غشاء بر روی هسته میگردند و در این وضعیت مورد حجم سنجی قرار میگیرند. در شمارش افتراقی سه قسمتی، لنفوسیتها و گرانولوسیتها با ضریب همبستگی بهتری از هم جدا میگردند. سلولهای مختلفی از قبیل منوسیت، بازوفیل، ائوزینوفیل، بلاست و لنفوسیتهای آتیپیکال در ناحیه سلولهای مختلط یا میکسدسل (Mixed cell ) قرار میگیرند.
ممکن است گلبولهای قرمز جنین و نوزاد و نیز گلبولهای قرمز حاوی هموگلوبینهای غیرطبیعی (مانند هموگلوبینهای S، D و E و O و …) و نیز گلبولهای قرمز با انباشتگی غشاء از چربی در محلول لیز آنالیزور پاره نشده و موجب لکوسیتوز کاذب گردند. در حالات فوق گلبولهای قرمز لیز نشده به جای لنفوسیت شمرده شده و با شمارش افتراقی معکوس روبرو هستیم. بدین مفهوم که درصد سلولهای لنفوسیت بسیار بیشتر از نوتروفیل گزارش میشود. کرایوگلوبین با ایجاد ذرات رسوبی که با گذشت زمان شکل میگیرند موجب لکوسیتوز میشود.
نکته مهم: گزارش افزایش کاذب لکوسیتوز و یا هموگلوبین توسط آنالیزور و نرمال بودن شمارش گلبولهای سفید از روی تخمین گستره محیطی ممکن است ما را در شناخت یک هموگلوبینوپاتی ناشناخته یا وجود کرایوگلوبولین یا کرایوفیبرینوژن یاری کند.
ممکن است گلبولهای قرمز نوزادان، گلبولهای قرمز تارگت در یرقان انسدادی به علت انباشتگی غشاء از چربی و گلبولهای قرمز حاوی هموگلوبینهای غیرطبیعی، در محلول اندازهگیری هموگلوبین آنالیزورها یا روش دستی همولیز نشوند.
خطای انتقال (Carry over) موجب انتقال سلولهای خونی از نمونه بیماری به نمونه بیمار دیگر میشود. برای مثال چنانچه نمونه خون یک بیمار مبتلا به پلیسیتمی یا لوسمی به آنالیزور داده شود، به ترتیب موجب افزایش گلبولهای قرمز یا سفید در نمونه بعدی میشود. در این حالت بایستی آنالیزور را شستشو داد تا خطای انتقال رخ ندهد.
تشخیص پدیده آگلوتیناسیون سرد از روی گستره محیطی و پارامترهای CBC
اتوآگلوتیناسیون گلبولهای قرمز در مواردی از قبیل عفونت با میکروب مایکوپلاسما، لنفوم سلولهای B و بیماریهای اتوایمون رخ داده و اغلب اتوآنتیبادیهای سرد دارای ویژگی آنتی I یا آنتی P از آنتیژنهای گروه خونی هستند. آنتیبادیهای سرد در لوله آزمایش فعال شده و موجب بهم چسبیدن گلبولهای قرمز میگردند.
کاهش تعداد گلبولهای قرمز، تناقض آشکار بین شمارش گلبول قرمز و مقدار هموگلوبین و افزایش باور نکردنی در اندکسهای خون از ویژگیهای آگلوتیناسیون سرد است.
عبور همزمان تودههای بهم چسبیده گلبولهای قرمز از روزنه آنالیزورهای شمارشگر، موجب کاهش تعداد گلبولهای قرمز و افزایش MCV میگردد.
برای مثال به پارامترهای CBC یک بیمار مبتلا به آگلوتیناسیون سرد توجه کنید:
WBC=۷۲۰۰/mm۳; RBC=۲,۲×۱۰۶/mm۳; Hb=۱۰,۲gr%; HCT=۲۶.۵
MCV=۱۲۰; MCH= ۴۶; MCHC=۳۹%
با توجه به دادههای فوق و اینکه هر میلیون گلبول قرمز نرموسیت- نرموکروم حدوداً معادل gr%۳ هموگلوبین دارد، تخمین هموگلوبین بیمار حدود ۶ تا ۷ گرم درصد است و با هموگلوبین gr%۱۰/۲ با این تعداد RBC در تناقض است، مگر اینکه گلبولهای قرمز ماکروسیتیک بوده یا اینکه بیمار آگلوتیناسیون سرد داشته باشد. گفتنی است که محلول اندازهگیری هموگلوبین تودههای بهم چسبیده گلبولهای قرمز را لیز کرده و مقدار واقعی هموگلوبین را نشان میدهد. برای افتراق آگلوتیناسیون سرد از کمخونی مگالوبلاستیک بایستی توجه داشت که گلبولهای قرمز ماکرواوالوسیت در کمخونی مگالوبلاستیک دارای افزایش متناسب و همگام MCH و MCV بوده و از این رو مقدار MCHC در این کمخونی نرمال میگردد. آگلوتیناسیون سرد به صورت تودههای بهم چسبیده نامنظم در سرتاسر گستره مشاهده شده و چنانچه نمونه خون بیمار برای مدت کوتاهی در یخچال قرار گیرد میتوان آگلوتیناسیون گلبولها را با ریختن قطرهای خون بر روی اسلاید مشاهده کرد.
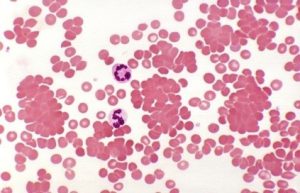
آگلوتیناسیون سرد با دستجات نامنظم گلبولهای قرمز در سرتاسر گستره مشاهده میشود.
کرایوگلوبولینها، گلوبولینهایی هستند که در دمای کمتر از ۳۷ درجه رسوب میکنند. رسوبهای کرایوگلوبولین با گذشت زمان شکل گرفته و در ارتباط با اندازه آنها ممکن است بجای گلبولهای سفید یا قرمز شمرده شده و موجب افزایش کاذب گلبولها گردند.
کرایوگلوبولینها در بیماریهای التهابی، هپاتیت و اختلالات پلاسماسل تولید شده و ممکن است به صورت ذرات کروی شکل یا ذرات آمورف و به رنگ آبی در سرتاسر گستره محیطی مشاهده شوند. امکان دارد ذرات کرایو توسط سلولهای مونوسیت یا نوتروفیل فاگوسیتوز گردند.
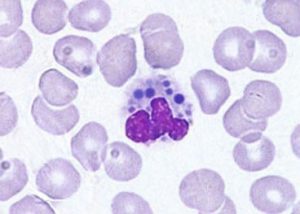
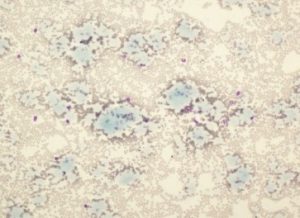
کرایوگلوبولین به صورت ذرات آمورف آبی رنگ یا بصورت ذرات کروی فاگوسیتوز شده در اسلاید رنگ آمیزی شده مشاهده میگردد.
اثرات EDTA روی پارامترهای پلاکتی
پدیده اقماری پلاکتها و پدیده تجمع پلاکتی به صورت دستجات چندتایی در سرتاسر گستره محیطی در تعدادی از بیماران در ضد انعقادهای EDTA رخ میدهد.
گمان میرود که برخی از افراد، دارای آنتیبادیهای ضد پلاکتی بوده که تنها در حرارت اتاق و در حضور املاح EDTA فعال شده و با پلاکتها کمپلکس ایمنی میدهند. این کمپلکسهای ایمنی جذب سطحی نوتروفیلها و منوسیت از طریق گیرنده FC گشته و از اینرو پلاکتها دور نوتروفیلها یا منوسیت به صورت حلقهزده درمیآیند که به آن پدیده اقماری گویند. پدیده اقماری پلاکت ارزش گزارش برای پزشک ندارد و یکی از عوامل مهم کاهش کاذب پلاکت است. اخیراً در تعدادی از بیماران با پدیده اقماری و تجمع پلاکتی، آزمایشهای مثبت سندرم ضد فسفولیپید گزارش شده است.
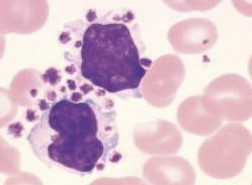
پدیده اقماری پلاکتی
گاهی آنتیبادیهای ضد پلاکتی موجب تجمع پلاکتی به صورت دستجات چندتایی در سرتاسر گستره محیطی در حضور نمک EDTA میشود. گفتنی است که این تجمعات پلاکتی به عنوان گلبول قرمز یا سفید شمرده شده و موجب کاهش کاذب پلاکتها میگردند.
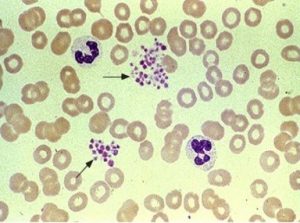
پدیده تجمع پلاکتی ناشی از فعال شدن آنتیبادیهای پلاکتی در حضور EDTA
پدیده اقماری و پدیده تجمع پلاکتی با گذشت زمان و در حرارت اتاق بیشتر میشود و چنانچه نمونه خون بیمار بلافاصله بعد از نمونهگیری به دستگاه داده شود میتوان جواب صحیح شمارش را بدست آورد.
برای جلوگیری از پدیدههای فوق میتوان نمونه خون بیمار را در ضد انعقاد سیترات سدیم مانند آزمایشPT تهیه کرد و سپس مقدار پلاکت را در عدد ۱/۱ به علت رقت ناشی از سیترات ضرب کرد.
افزایش نسبت ضد انعقاد به خون موجب تورم پلاکتها و پاره شدن آنها میگردد. پارههای پلاکتی در آنالیزورها به عنوان پلاکت تلقی گردیده و موجب افزایش کاذب پلاکتها میگردد.
گلبولهای قرمز شکسته و میکروسیتوز بسیار شدید از نظر اندازه در آستانه شمارش پلاکتی قرار گرفته و بجای پلاکت شمرده میشوند.
.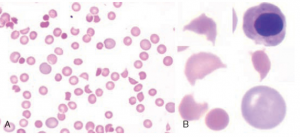
گلبولهای قرمز شکسته در آنالیزورها به جای پلاکت شمرده میشود.
نکته مهم: بیشترین خطای کاذب افزایش شمارش پلاکت حتی بالغ بر میلیون در بیماری هموگلوبین اچ رخ میدهد از اینرو با مشاهده مرفولوژی میکروسیت و هیپوکروم و افزایش فوقالعاده کاذب پلاکت توسط آنالیزور اقدام به انجام آزمایش اچ بادی کرده و برای این منظور خون را با رنگهای حیاتی مانند برلیانت کرزیل بلو مجاور سازید.
تاثیر سیگار روی پارامترهای خون
لنفوسیتوز خفیف در تعدادی از افراد سیگاری مشاهده شده و در تعداد کمی از افراد سیگاری به ویژه خانمها ممکن است تکثیر پلیکلونال لنفوسیتها با مرفولوژی غیرطبیعی از قبیل لنفوسیتهای دولوبه یا دو هستهای همراه باشد. گفتنی است که مرفولوژی لنفوسیتهای دو هستهای متعاقب تابش اشعه یونیزان نیز گزارش شده است.
افزایش سطح کاربوکسی هموگلوبین، کاتاکول آمینها و کرتیزول در افراد سیگاری موجب افزایش هموگلوبین و افزایش ۳۰ درصدی گلبولهای سفید، همراه با کاهش درصد ائوزینوفیل و افزایش نوتروفیلها و منوسیتها میگردد.
کاهش ایمونوگلوبولینهای IgA و IgG و IgM و افزایش IgE در افراد سیگاری گزارش شده است.
تأثیر درآوردن طحال روی پارامترهای خون
لنفوسیتوز خفیف بعد از درآوردن طحال مشاهده شده است. ولی گاهی درجه افزایش ممکن است موجب اشتباه تشخیصی با لوسمی مزمن لنفوسیتیک (CLL) گردد. گاهی لنفوسیتوز ناشی از درآوردن طحال دارای مرفولوژی لنفوسیتهای بزرگ دانهدار میباشد.
افزایش شمارش پلاکت حدود ۵۰۰ تا ۶۰۰ هزار در میلیمتر مکعب همراه با افزایش MPV با بیرون آوردن طحال به طور دائمی مشاهده میشود. اجسام هاولژولی و تعدادی اجسام پاپنهایمر و اکانتوسیت از یافتههای دیگر بیرون آوردن طحال است. ناپدید شدن اجسام هاولژولی از خون محیطی در بیمار فاقد طحال، بیانگر رشد طحال کمکی (accessory spleen) است. چنانچه طحال به علت یک بیماری زمینهای هماتولوژی مانند هموگلوبینهای ناپایدار یا تالاسمی ماژور بیرون آورده شده باشد گستره محیطی بعد از درآوردن طحال، انبوهی از هاینزبادی و اجسام پاپنهایمر را نشان میدهد.
تغییرات روزانه در پارامترهای خون
تعداد ائوزینوفیلهای خون نسبت عکس با سطح کرتیزول دارد و از اینرو شمارش ائوزینوفیل در هنگام غروب با کاهش سطح کرتیزول افزایش یافته و در هنگام صبح با افزایش کرتیزول کاهش مییابد بنابراین برای شمارش ائوزینوفیل بایستی زمان نمونهگیری را استاندارد کرد.
افزایش فیزیولوژیک ائوزینوفیل در نوزادان نارس مشاهده گردیده که با افزایش وزن نوزاد به مقدار طبیعی برمیگردد.
تغییرات روزانه چشمگیری در مقدار آهن سرم (SFe) حتی تا سطح ۳۰% مشاهده میگردد. آهن سرم در صبح بیشتر از عصر و غروب است، ولی زمان استاندارد نمونهگیری در صبح ناشتا میباشد.
ظرفیت پذیرش آهن از سوی ترانسفرین (TIBC) در طول روز نسبتاً ثابت است. حاملگی و مصرف قرصهای ضد بارداری موجب افزایش TIBC میگردند.
اندازهگیری فریتین دارای نوسانات روزانه نیست و نمونهگیری در هر ساعت بلامانع است. مصرف قرص آهن در اندازهگیری آهن سرم و اشباع ترانسفرین اثرات چشمگیر دارد، در حالی که اندازهگیری فریتین را تحت اثر قرار نمیدهد.
گاهی اندازهگیری فریتین در کنار اندازهگیری CRP و یا فیبرینوژن انجام میشود که بتوان از افزایش فریتین که در بیماریهای التهابی رخ میدهد آگاهی پیدا کرد.
کمکاری تیروئید و کاهش اسید اسکوربیک موجب کاهش فریتین سرم میگردند و این در حالی است که آهن ذخیره ممکن است نرمال باشد.
یک نکته مهم در تهیه نمونه خون
ممکن است گاهی یک بیمار کمخون با هموگلوبین بسیار پایین بطور اتفاقی مراجعه کند و نیاز به تزریق خون داشته باشد، توجه داشته باشید که تزریق خون ایجاد مشکلات تشخیصی میکند، از اینرو قبل از تزریق خون یک نمونه از بیمار گرفته و گستره محیطی تهیه شود. میتوان نمونه را در یخچال ۴ درجه نگهداری کرد. نتایج پارامترهای CBC تا ۲۴ ساعت قابل اعتماد میباشد.
برخی از مشکلات تشخیصی ناشی از تزریق خون عبارتند از:
- تزریق خون موجب نرمال شدن آنزیم G۶PD شده و ۲ تا ۳ ماه بعد از تزریق میتوان به جواب قابل اعتماد دست یافت.
- تزریق خون مرفولوژی میکروسیت و هیپوکروم را دایمرف (dimorphism) میکند که امکان دارد کمخونی فقر آهن با کمخونی سیدروبلاستیک اشتباه شود.
- گلبولهای تزریق شده دارای مرفولوژی اکینوسیت و اسفرواکینوسیت در ساعات اولیه تزریق خون میباشند که پس از چند ساعت در بدن بیمار حالت دیسکی شکل به خود میگیرند.
نکته: توجه داشته باشید که کاهش G۶PD در اوج همولیز به علت افزایش رتیکولوسیت ممکن است نرمال گردد.
غالب جهشهای G۶PD دارای مقدار کافی آنزیم در رتیکولوسیتها بوده ولی پس از چند روز مقدار آن ناپایدار و بسرعت کاهش مییابد.
گستره محیطی نوزاد
گستره محیطی نوزاد تصویری ماکروسیتیک همراه با علایم کمکاری طحال از قبیل اجسام هاولژولی، تعدادی تارگت سل و اکانتوسیت را ممکن است نشان دهد. اوج افزایش لکوسیتهای نوزاد در ۱۲ تا ۱۴ ساعت پس از تولد رخ داده و ممکن است بالغ بر ۳۰۰۰۰ در میلیمتر مکعب گردد.
گستره محیطی نوزاد در هفته اول زندگی شبیه بزرگسالان با غالب بودن سلولهای سری نوتروفیلی است. واکنش لکواریتروبلاستیک به مفهوم حضور گلبولهای قرمز هستهدار و سری نارس نوتروفیل در هفته اول زندگی از یافتههای طبیعی است.
از هفته دوم زندگی سلولهای نارس سفید و قرمز ناپدید گردیده و تا ۶ سالگی سلولهای لنفوسیت غالب میگردند. در نوزادان نارس مرفولوژی کمکاری طحال و واکنش لکواریتروبلاستیک، شدیدتر بوده و غالب نوزادان نارس بین هفتههای دوم و سوم زندگی افزایش ائوزینوفیل دارند. MCV کمتر از ۹۴ در بدو تولد به عنوان میکروسیتوز قلمداد گردیده و احتمال سندرمهای تالاسمی آلفا را مطرح میکند.
فراپژوهش