در حوادث غیرمترقبه ممکن است آزمایشگاههای بالینی نمونههای کلینیکی یا محیطی مشکوکی را دریافت کنند که به عوامل میکروبی خطرناک آلوده باشند، لذا بایستی آزمایشگاهها با سطحهای ایمنی در خصوص کار با این عوامل آشنائی کامل داشته باشند. با وجود این به منظور ایجاد آمادگیهای لازم در مواجهه با این عوامل میکروبی، مرکز کنترل و پیشگیری بیماریهای ایالت متحده (CDC) یک شبکه آزمایشگاهی ایجاد کرده است که مسئول شناسایی و تشخیص عوامل میکروبی است. فعالیت این شبکه بر مبنای روشهای آزمایشگاهی است. بر اساس تواناییها، آزمایشگاههای این شبکه به ۴ سطح (A-D) دسته بندی میشوند (شکل ۱ و ۲). آزمایشگاه سطح A حداقل امکانات لازم برای تشخیص نمونههای مشکوک با استفاده از تستهای ساده را دارد. این آزمایشگاه باید نمونههای مشکوک را به آزمایشگاه با سطح بالاتر ارسال کند. آزمایشگاه سطح D همانند آزمایشگاههای با تسهیلات ایمنی زیستی سطح ۴ مرکز کنترل و پیشگیری بیماریها بوده و دارای بالاترین توانایی و امکانات پیشرفته میباشد. بر اساس استانداردهای موجود، بیشتر آزمایشگاههای تشخیص طبی بیمارستانی و خصوصی در سطح A قرار میگیرند، ولی بعضی از آنها از نظر سطوح ایمنی زیستی در سطح ۲ قرار دارند. آزمایشگاههای سطح A بیشتر در زمینه جمعآوری، انتقال، کشت و فرآوری نمونهها فعالیت میکنند. اگرچه این آزمایشگاهها ممکن است از آلودگی نمونههای دریافتی با عوامل بیولوژیک اطلاعی نداشته باشند ولی باید امکانات و تجهیزات ضروری و مناسب در خصوص تشخیص و جداسازی این گونه عوامل را در اختیار داشته باشند.
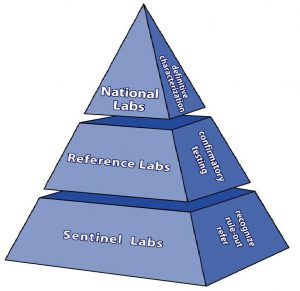
شکل ۱: دسته بندی آزمایشگاهها در کار با عوامل میکروبی خطرناک
در حال حاضر همه آزمایشگاههای بالینی که نمونههای بالینی و محیطی را دریافت میکنند باید دارای استانداردهای زیر باشند:
۱- نسبت به سطوح ایمنی زیستی موجود در آزمایشگاه آگاهی کامل داشته باشند.
۲- پروتکلهای مربوط به زنجیره نظارتی را تهیه و تکمیل نمایند.
۳- روشهای استاندارد جمعآوری، نگهداری، انتقال نمونهها، کشت و شناسایی عوامل مورد هدف را داشته باشند.
۴- از نزدیکترین آزمایشگاه رفرانس با سطح ایمنی بالاتر از خود آگاهی داشته باشند. همچنین راههای جدیدی در خصوص فرآوری و انتقال عوامل بیولوژیک تهیه کنند.
۵- از ویژگیهای مهم عوامل میکروبی بسیار خطرناک شناخت داشته باشند.
کنترل آلودگی در محیط آزمایشگاه، مستلزم استفاده از روشهای ایمنی مناسب در فرآوری نمونههای عفونی میباشد. هدف از این کنترل، کاهش یا حذف آلودگی کارکنان و محیط آزمایشگاه با عوامل بالقوه خطرناک است. کنترل در مرحله اول شامل عدم آلوده شدن پرسنل، محیط آزمایشگاه و در مرحله بعد آلوده نشدن محیط بیرون آزمایشگاه میباشد. سه عامل مهم ایمنی آزمایشگاهها عبارتند از:
- مجموعه اعمال و تکنیکهای آزمایشگاهی
- تجهیزات ایمنی
- امکانات و تسهیلات آزمایشگاهی
پرسنل آزمایشگاه باید در هنگام کار با نمونههای کلینیکی از حوادثی که آنها را تهدید میکنند با اطلاع باشند، لذا مهمترین فاکتور در کنترل، توجه فراوان به روشها و تکنیکهای استاندارد میکروب شناسی در آزمایشگاه میباشد. هر آزمایشگاه باید اصول ایمنی زیستی خود را توسعه دهد. از این رو برای کاهش آلودگی پرسنل ضروری است که از روشهای استاندارد میکروب شناسی استفاده کرده و با آموزشهای لازم از روشهای تشخیص آلودگی و جلوگیری از انتشار آن اطمینان حاصل کنند.
تجهیزات و وسایل ایمنی در مقابل مواد بیولوژیک جزء محافظهای اولیه میباشند. از تجهیزات ایمنی میتوان به هودهای بیولوژیک، محفظههای دربسته و دیگر وسایل محافظت کننده اشاره کرد. پرسنل آزمایشگاه از دستکش، ماسک صورت و عینکهای ایمنی در کنار هودهای بیولوژیک استفاده میکنند. کار با ارگانیسم با خطر متوسط مانند ویروس هپاتیت B و سالمونلا که سبب بیماری شدید میشوند باید در آزمایشگاه با سطح ایمنی زیستی ۲ انجام شود. مخاطرات اولیه برای پرسنلی که با این عوامل کار میکنند مربوط به تماس اتفاقی غشای مخاطی یا از طریق آئروسل شدن نمونهها میباشد. امروزه سه نوع هود ایمنی وجود دارد؛ کلاسهای ۱ و ۲ که جلوی آنها باز میباشند و مانع آلودگی پرسنل و محیط آزمایشگاه میشوند و کلاس ۳ که بدون منفذ و دارای بالاترین قدرت محافظت کننده پرسنل و محیط از آلودگی است. بسته به قدرت انتشار عوامل بیولوژیک، استفاده از این هودها در طراحی و ساخت آزمایشگاه در نظر گرفته میشوند. با کمک این حفاظها، پرسنل و محیط آزمایشگاه در آلودگی با عوامل بیولوژیک حفظ میشوند.

شکل ۲: سطوح ایمنی زیستی در کار با عوامل میکروبی خطرناک
سطح ۱ ایمنی زیستی (Biosafety Levels ۱ (Bsl-۱))
این سطح از ایمنی زیستی نماینده سطحی از محدودیت است که در آن هیچ نوع موانع اولیه و ثانویه اختصاصی به غیر از وجود جایگاهی برای شستن دستها توصیه نمیشود. در آزمایشگاههای با سطح ایمنی زیستی یک، کار روی میکروارگانیسمهایی که در افراد بالغ سبب بیماری نمیشوند انجام میگیرد، ولی این میکروارگانیسمها در افراد کم سن و سالمندان و افراد مبتلا به نقص ایمنی یک عامل فرصت طلب میباشند. این سطح از ایمنی زیستی شامل اقدامات، تجهیزات حفاظتی و تسهیلات و طراحی ساختمان برای Secondary education training و Undergraduateو آزمایشگاههای آموزشی و سایر آزمایشگاههایی که روی میکروارگانیسمهای با قدرت بیماریزایی کم کار میکنند، میشود. میکروارگانیسمهای نماینده این سطوح ایمنی شامل باسیلوس سوبتلیس و ویروس عفونتزای هپاتیت در سگها میباشد.
سطح ۲ ایمنی زیستی
شامل اقدامات، تجهیزات حفاظتی، تسهیلات و طراحی ساختمان است که کاربرد بالینی، تشخیصی و آموزشی دارد. آزمایشگاههائی که با طیف وسیعی از عوامل بومی دارای خطر متوسط موجود در جامعه و با بیماری انسانی با شدت متنوعی مربوط میباشــــــــند در این سطح ایمنی زیستی قرار میگیرند. با تکنیکهای خوب میکروبشناسی این میکروارگانیسمها میتوانند در محفظههای باز، برای مواردی که پتانسیل آئروسل شدن و پاشیده شدن آنها در سطح پائینی قرار دارد، مورد استفاده قرار گیرند. ویروس هپاتیت B سالمونلاها و گونههای توکسوپلاسما نماینده میکروارگانیسمهایی هستند که برای این سطح از محدودیت حفاظتی در نظر گرفته شدهاند.
سطح ۲ ایمنی زیستی برای کار با خون، مایعات بدن و نسوج بدن مناسب است و کارکنان آزمایشگاه که با مواد بدست آمده از انسان کار میکنند باید به استانداردهای OSHA (Occupational Safety and Health Administration) پاتوژنهای منتقله از خون برای کاربرد احتیاطهای اختصاصی مراجعه نمایند. مخاطرات اولیه برای پرسنلی که در این سطح با این عوامل کار میکنند مربوط به تماس اتفاقی غشاء مخاطی و پوست یا خوردن مواد عفونتزا میباشد. بیشترین احتیاطها باید در مورد سوزنهای آلوده یا وسایل تیز آلوده مراعات شود.
بدلیل مشخص نشدن این موضوع که ارگانیسمهایی که به این صورت در سطح ایمنی زیستی ۲ دستکاری میشوند از طریق آئروسل قابل انتقال هستند، بایستی کار با این عوامل با وسایل حفاظتی اولیه یا با وسایلی مانند هود بیولوژیک یا در محفظههای سانتریفوژ سالم، انجام شود. سایر محافظهای اولیه مناسب مانند ماسک صورت، گان و دستکش باید مورد استفاده قرار گیرد. محافظهای ثانویه مانند ظرف دستشوئی و تسهیلات رفع آلودگی فاضلاب به منظور کاهش پتانسیل آلودگی محیط باید در دسترس باشد.
سطح ۳ ایمنی زیستی
شامل اقدامات، تجهیزات حفاظتی و طراحی تسهیلات و ساختمانی است که برای موارد بالینی، تشخیصی، آموزشی و تحقیقاتی کاربرد دارد و در آنجا کار با عوامل بومی یا خارجی که پتانسیل انتقال تنفسی دارند و ممکن است موجب عفونت خطرناک با پتانسیل مرگآور بشوند، انجام میپذیرد. مایکوباکتریم توبرکلوزیس، ویروس آنسفالیت سنت لوئیس و کوکسیلا بورنتی نماینده میکروارگانیسمهایی هستند که برای این سطح اختصاص داده شدهاند. مخاطرات اولیه که پرسنل آزمایشگاه را در این سطح تهدید میکند شامل تماس با آئروسلهای عفونتزا، خوردن و تلقیح به خود در مناطق آلوده و پرجمعیت میباشد. در این سطح از ایمنی تأکید بیشتر بر روی حفاظهای اولیه و ثانویه به منظور محافظت کارکنان از تماس با آئروسلهای با پتانسیل ایجاد آلودگی قرار دارد، به عنوان مثال تمام دستکاریهای آزمایشگاهی باید در زیر هودهای بیولوژیک یا سایر محفظههای بسته مانند Gas-tight aerosol chamber انجام پذیرد. حفاظهای ثانویه برای این سطح شامل دسترسی کنترل شده به تجهیزات تهویهای و آزمایشگاهی است که آزاد سازی آئروسلها را از آزمایشگاه به حداقل برساند.
سطح ۴ ایمنی زیستی
مطالعه عوامل خارجی خطرناک که قادر به ایجاد بیماری مرگآور بوده و از طریق آئروسل منتقل میشوند و معمولاً هیچگونه واکسن یا درمانی بر علیه آنها وجود ندارد بایستی در آزمایشگاه با سطح ایمنی زیستی ۴(BSL-۴) انجام شود. این آزمایشگاه شامل اقدامات، تجهیزات حفاظتی و طراحی و تسهیلات ساختمانی است که کار بروی عوامل ذکر شده را فراهم میکند. ویروسهایی مانند ماربورگ و تب خونریزی دهنده کریمه کنگو در این سطح ایمنی زیستی دستکاری میشوند. مخاطرات اولیه برای کارکنان در این سطح که با این عوامل کار میکنند مربوط به تماس اتفاقی یا تلقیح به خود از طریق پوست میباشد. ایزوله کردن کامل کارکنان آزمایشگاه از مواد عفونتزای آئروسل شده باید عمدتاً از طریق کار کردن زیر هود کلاس ۳ یا در محفظههای با پوشش کامل (Full body) که دارای هوای فشار مثبت است صورت گیرد.
تسهیلات سطح ایمنی زیستی ۴ عمدتاً شامل یک ساختمان مجزا یا ناحیه کاملاً ایزوله شده با تجهیزات اختصاصی و پیچیده و سیستم خوب مراقبتی مواد زائد به منظور پیشگیری از آزاد شدن عوامل زنده به محیط است. بررسی نمونه و تشخیص کشتهای آلوده به عوامل بیولوژیک باید حداقل در آزمایشگاههایی با امکانات ایمنی زیستی۲ )۲- (BSL انجام گیرد، لذا پس از دریافت نمونهها باید علامت گذاری شده و به آزمایشگاه با سطح زیستی ۲ ارسال و در آنجا مورد بررسی قرار گیرند. بایستی از کشت دادن باکتریها و دیگر فعالیتهایی که منجر به آئروسل شدن میگردد در این سطح ایمنی زیستی خودداری گردد. در این گونه موارد باید تمام کارها در آزمایشگاه با سطح ایمنی زیستی ۳ انجام شود. در جدول زیر سطوح ایمنی زیستی لازم برای کار با عوامل بیولوژیک مهم ارائه شده است.
جدول۱: سطوح ایمنی زیستی در آزمایشگاه میکروب شناسی
| سطح ایمنی زیستی(BSL) | عوامل | اقدامات | تجهیزات ایمنی | تسهیلات آزمایشگاهی |
| ۱ | عواملی که احتمالاً در افراد بالغ ایجاد بیماری نمیکنند. | اقدامات استاندارد میکروب شناسی | نیازی نیست. | نیازمند دستشوئی روی سکوها میباشد. |
| ۲ | عواملی که در ارتباط با بیماری در انسان میباشند.
مخاطرات: عامل از طریق پوست آسیب دیده یا از طریق غشاء مخاطی وارد میشود. | اقدامات BS۱-۱ به اضافه دسترسی به وسایل هشدار دهنده خطر بیولوژیک. رعایت احتیاط ایمنی زیستی با توجه به نیاز، به اضافه تسهیلات رفع آلودگی مواد استفاده شده و افراد ناظر | حفاظهای اولیه شامل هودهای کلاسی I وII و دیگر کنترلهای فیزیکی. ابزار لازم برای بررسی و دستکاری عوامل که امکان آئروسل شدن دارند. وسایل حفاظتی پرسنل، حفاظ آزمایشگاه، دستکش و ماسک در صورت نیاز | BS۱-۱ به اضافه اتوکلاو |
| ۳ | عوامل بومی و خارجی که دارای پتانسیل انتقال تنفسی بوده و سبب بیماری کشنده میشوند. | اقدامات BS۱-۲ به اضافه تسهیلات لازم برای رفع آلودگی مواد استفاده شده آزمایشگاهی قبل از شستشو با سرمهای خط اول | حفاظهای اولیه شامل هودهای کلاس I،II و دیگر کنترل های فیزیکی. ابزارلازم برای بررسی و دستکاری عوامل که امکان آئروسل شدن دارند. وسایل حفاظتی پرسنل، حفاظ آزمایشگاه دستکش و ماسک در صورت نیاز | BS۱-۲ به اضافه جداسازی فیزیکی از طریق راهروها، اتاقها دارای دو درب میباشد که در آنها تهویه مناسب صورت میگیرد به طوری که هوای نامطبوع داخل آزمایشگاه نمیشود. |
| ۴ | عوامل خارجی و خطرناکی که دارای ریسک بالائی در ایجاد بیماری مرگآور میباشند و ممکن است از طریق آئروسل انتقال یابند. | اقدامات BS۱-۲ به اضافه تعویض لباس قبل از وارد شدن، دوش گرفتن در هنگام خروج، رفع آلودگی از همه مواد آلوده شده هنگام خروج | حفاظهای اولیه: هودهای کلاس III,II-I به اضافه استفاده از پوشش کامل بدن که دارای هوای با فشار مثبت است. | BSl-۲ به اضافه: ساختمان مجزا یا ناحیه کاملاً ایزوله شده که مجهز به تجهیزات و سیستم توزیع تخلیه و خلأ و رفع آلودگی میباشد. |
جدول۲: سطوح ایمنی زیستی مورد استفاده برای عوامل بیولوژیک مختلف
| عامل | BSL | احتیاطات لازم در آزمایشگاه سطح A | ||
| دستکاری نمونهها | دستکاری کشت | |||
| باسیلوس آنتراسیس | ۲ | ۲ | BSL-۲: فعالیتهای در ارتباط با جمعآوری نمونههای کلینیکی و تشخیص کشتهای عفونی | BSL-۳: فعالیتهایی که پتانسیل پاشیده شدن و به صورت آئروسل در آوردن آنها در سطح بالائی قرار دارد. |
| گونههای بروسلاها (a) | ۲ | ۳ | BSL-۲: فعالیتهای در خصوص جمعآوری نمونهها، انتقال و کشت نمونههای کلینیکی | BSL-۳: فعالیتهای مربوط به بررسی کشتها باید در این سطوح انجام شود. |
| کلستریدیم بوتولینــیم (b) | ۲ | ۲ | BSL-۲: فعالیتهای در خصوص نمونههای شناخته شدهای که دارای توکسین بالقوه میباشد باید در زیر هود کلاسی II بررسی شود و هود باید پوششی داشته باشد. | BSL-۳: فعالیتهایی که پتانسیل پاشیده شدن و به صورت آئروسل درآوردن عوامل در سطح بالائی قرار دارد. |
| فرانسیلا تولارنسیس (c) | ۲ | ۲ | BSL-۲: فعالیتهای محدود به جمعآوری، انتقال و کشت نمونههای کلینیکی | BSL-۳: همه فعالیتها در ارتباط با دستکاری کشت |
یرسینیا پستیـــس
(d) | ۲ | ۲ | BSL-۲: فعالیتهای مربوط به جمعآوری، انتقال و کشتهای نمونههای کلینیکی | BSL-۳: فعالیتهایی که پتانسیل پاشیده شدن و به صورت آئروسل در آوردن عوامل در سطح بالائی قرار دارد. |
آبلـــه
(e) | ۴ | ۴ | BSL-۲: انتقال و جمعآوری نمونهها | BSL-۳: فعالیتهایی که پتانسیل پاشیده شده و به صورت آئروسل در آوردن عوامل در سطح بالائی قرار دارد |
| ویروس تبهای هموراژیک (f) | ۴ | ۴ | BSL-۲: انتقال و جمعآوری نمونهها | BSL-۳: فعالیتهایی که پتانسیل پاشیده شدن و به صورت آئروسل در آوردن عوامل در سطح بالائی قرار دارد. |
A: بروسلوزیس در آزمایشگاه از راه بو کشیدن محیط کشت، آئروسل ایجاد شده از طریق سانتریفوژ، پیپت کردن با دهان، تلقیح تصادفی به پوست، پاشیدن به چشم و دهان و تماس مستقیم با نمونههای کلینیکی کسب میشود.
B: توکسین در آزمایشگاه از طریق تماس مستقیم با پوست، چشم یا غشای مخاطی دستگاه تنفسی به انسان منتقل میشود. توکسین به وسیله هیدروکلریدسدیم ۱% مولار خنثی میشود. کلستریدیم بوتولینیم توسط سفید کنندههای خانگی با رقت ۱/۱۰ غیرفعال میشود. مدت زمان مناسب ۲۰ دقیقه است. اگر نمونههائی دارای هم توکسین و هم ارگانیسم میباشند باید در محلول سفید کننده و هیدروکلرید سدیم برای مدت ۴۰ دقیقه قرار داده شوند.
C: عفونت تولارمی اکتسابی در آزمایشگاه بیشتر از طریق تماس با کشت میباشد. تماس مستقیم پوست و غشای مخاطی با مایع کشت یا تلقیح داخل جلدی، خوردن و تنفس آئروسلها سبب بیماری میشود.
D: مراقبتهای خاص برای عدم تولید آئروسل باید انجام شود.
E: خوردن، تلقیح داخل جلدی و ورود آئروسل به غشاهای مخاطی یا پارگی پوست و نیز تماس با مایعات و بافتهای آلوده جزء مخاطرات اولیه کارکنان آزمایشگاه میباشد.
F: آئروسلهای عفونی، تماس غشای مخاطی با ذرات عفونی و تلقیح داخل جلدی تصادفی جزء مخاطرات اولیه برای کارکنان آزمایشگاه میباشد.
لازم بذکر است که رئیس آزمایشگاه به طور اختصاصی مسئول اداره اصول ایمنی آزمایشگاه میباشد. تمامی کارکنان آزمایشگاه باید به طور کامل از توصیههای ایمنی و آیین نامههای محیط شغلی خود آگاه باشند. تمامی کارکنان آزمایشگاه باید برای یادگیری اصول ایمنی آموزش ببینند و در دورههای بازآموزی برای کسب اطلاعات جدید تمامی جنبههای ایمنی آزمایشگاهی، آموزش مجدد ببینند. این اقدامات برای تمام افراد نگهدارنده حیوانات آزمایشگاهی و کارکنان بهداشتی درمانی که در تماس با بیماران یا نسوج و مواد دفعی آنها قرار میگیرند نیز کاربرد دارد.
اولین اصل مورد نظر، در استاندارد و حفاظت و آموزش کارکنان آزمایشگاهها ارتباط دقیق آن با عملیات معتبر ایمنی زیستی میباشد، در نتیجه تمام افرادی که مستقیماً یا غیرمستقیم در آزمایشگاه DNA نوترکیب، آفات و میکروارگانیسمهای بالقوه خطرناک نقش دارند باید آموزش لازم را فراگیرند. در این آموزشها باید حداقل روشهای ضد عفونی کردن و زیستشناسی مکانیسمهای مورد استفاده در آزمایشات، ارائه شوند تا به کمک آنها خطرات بالقوه عوامل خطرناک زیستی، شناخته شده و مورد توجه قرار گیرند. مسئولیت آموزش افراد و کارکنان آزمایشگاه با مدیر مسئول بوده و ترتیب دادن آموزشهای کافی و لازم برای افراد جزء وظایف او است.
هر کدام از گروههایی که با مواد موضوعه مقررات ایمنی زیستی کاری میکنند باید یک طرح مخصوص برای موارد اضطراری داشته باشند که در صورت آلودگی اتفاقی افراد یا محیط، بر اساس آن عمل کنند. هر کدام از افراد باید این طرح را بشناسند. در حفاظت فیزیکی سطح اول (PI) هر کدام از افراد آزمایشگاه باید با خطرات بالقوه کار و طرح مخصوص مواد اضطراری، آشنا باشند ( شکل ۳). اگر گروهی با یک عامل بیماریزای شناخته شدهای که واکسن مؤثر آن وجود دارد کار میکنند، این واکسن باید در دسترس تمامی کارکنان باشد. در مواردی که آزمایشات سرولوژیک ضروری باشد باید امکان انجام آن فراهم باشد. همچنین هر یک از آزمایشگاهها باید قابلیت توسعه و سازگاری از جهت ایمنی زیستی کار با عوامل شناخته نشدهای که ممکن است در آینده با آن روبر شوند را داشته باشند. روشها و دستورالعملهای خاص باید برای به حداقل رساندن یا حذف خطر تماس با این عوامل خطرساز برای چنین مواقعی در نظر گرفته شده باشد. شخص محقق که آموزشهای لازم را دیده و از آگاهی و دانش کافی جهت کار با عوامل خطرساز برخوردار است مسئولیت هر گونه عواقب بوجود آمده در حین کار با عوامل خطرساز بر عهده خود او خواهد بود. همچنین محقق مورد نظر باید با مسئولین برقراری ایمنی زیستی، با توجه به نوع خطر کار با مواد یا عوامل خطرساز قبل از انجام کار مشورت نماید.
مواقعی که شرایط آزمایشگاهی با توجه به سطح زیست ایمنی تصویب شده برای آن آزمایشگاه جهت کنترل و کار با عوامل خطرساز مناسب نباشد و نیاز به روشها و شرایط خاص اضافه دیگر میباشد، مدیریت آزمایشگاه مسئول فراهم نمودن این گونه شرایط برای کار با این عوامل است. تجهیزات مربوط به امنیت کار و دستورالعملهای کار با عوامل خطرناک همواره باید با طراحی مناسب و تسهیلات ویژه موجود هماهنگی داشته باشد تا استانداردهای در نظر گرفته شده کاملاً رعایت شوند.

شکل ۳: تجهیزات لازم جهت کارکنان آزمایشگاه در آزمایشگاههای با سطوح ایمنی متفاوت
فراپژوهش