سنجش AST و ALT
دو آزمایش AST و ALT از مهمترین آزمایشهای آسیب کبدی هستند. آنزیم AST هم در سیتوپلاسم و هم در میتوکندری بهترتیب با نیمهعمرهای ۱۷ و ۸۷ ساعت وجود دارد. تراکم سلولی AST حدود هفت هزار برابر سرم است و در سلولهای کبد، ماهیچه و قلب وجود دارد. آنزیم ALT بهطور اولیه در سلولهای کبد با نیمهعمر ۴۷ ساعت و با غلظت ۳۰۰۰ برابر سرم وجود دارد. سنجش AST و ALT وابسته به حضور کوفاکتور پیریدوکسال فسفات یا ویتامین B۶ است و در بسیاری از کیتهای آزمایش، منبع ویتامین وابسته به ویتامین B۶ موجود در سرم بیمار است .
ازاینرو در شخص با سوءتغذیه یا الکلیسم به علت کمبود پیریدوکسال خون ممکن است سطح AST و ALT در موارد مشکوک به هپاتیت نرمال گردد، ولی با تزریق ویتامین B۶ یا مولتیویتامین به بیمار شاهد افزایش سطح ناگهانی آنزیمها در آزمایش تکراری باشیم. در بیشتر موارد هپاتیت ویروسی، نسبت ALT/AST بیشتر از یک میشود ولی در هپاتیت الکلی به علت رها شدن AST میتوکندریایی نسبت AST/ALT (De Ritis Ratio) به ۳ تا ۴/۱ میرسد.در هپاتیت برقآسا افزایش بسیار شدید AST حتی تا ۱۰۰۰۰ الی ۲۰۰۰۰ واحد و افزایش خفیفتر ALT مشاهده میگردد. توجه داشته باشید چنانچه داروهای هپاتوتوکسیک به بیماری تجویز میگردد در صورتی که سطح AST، سه برابر نرمال یا پایه گردد دلیل منطقی برای قطع دارو است.
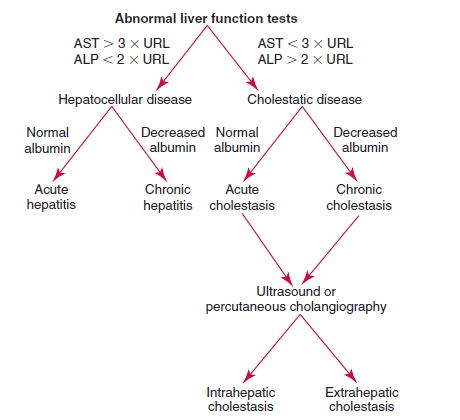
الگوریتم تشخیص هپاتیت ویروسی از بیماریهای کلوستاتیک (انسداد مجاری صفراوی) با توجه به الگوی افزایش آنزیمهای کبد مشاهده میگردد. توجه داشته باشید که کاهش آلبومین در بیماریهای کبد در مراحل پیشرفته و شروع سیروز و یا هپاتیتهای برقآسا که بخش بزرگی از جرم کبد نابود شده است، دیده میشود
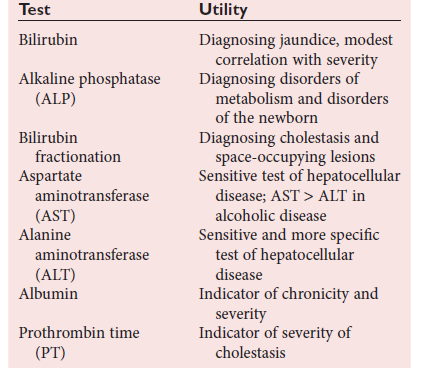
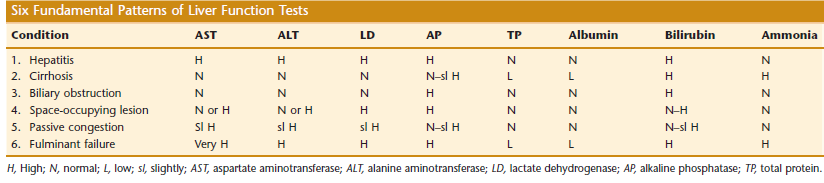
۱: هپاتیت، ۲: سیروز کبدی، ۳: انسداد مجاری صفراوی، ۴: تودهی فضاگیر، ۵: احتقان کبدی، ۶: هپاتیت برقآسالیست آزمایشهای کبد در جدول فوق مشاهده میشود. افزایش ALT برای التهاب بافت کبد تقریباً اختصاصی است و افزایش خفیف تا متوسط در انواع هپاتیت ویروسی مشاهده میشود. اوج باورنکردنی آنزیمهای AST و ALT در هپاتیت برقآسا و ایسکمی حاد کبد رخ میدهد. افزایش آنزیم فسفاتاز قلیایی به همراه افزایش LDH گویای سرطان یا توده فضاگیر در بافت کبد است. افزایش فسفاتاز قلیایی نیز در بیماریهای مجاری انسداد صفراوی مشاهده میشود. آزمایش پروترومبین تایم از آزمایشهای مهم کبدی است و چنانچه در هپاتیت و سیروز افزایش داشته باشد بیانگر پیشآگهی نامطلوب است.
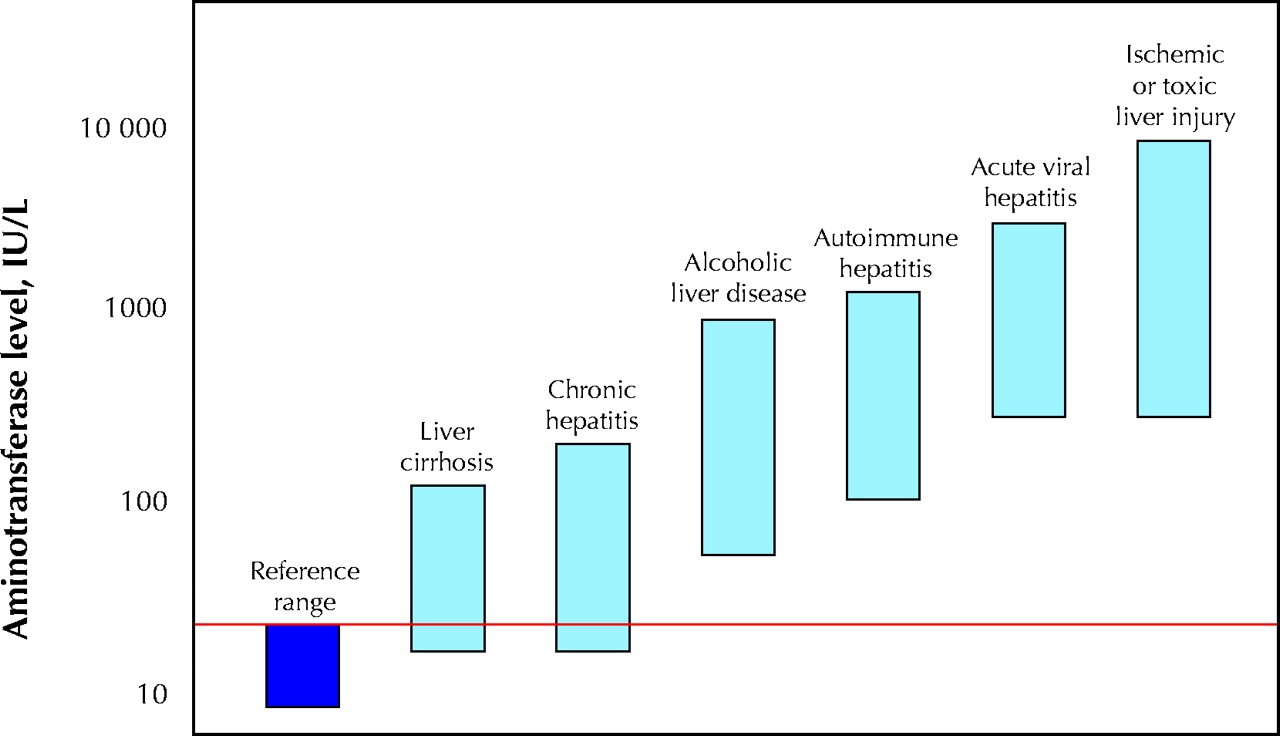
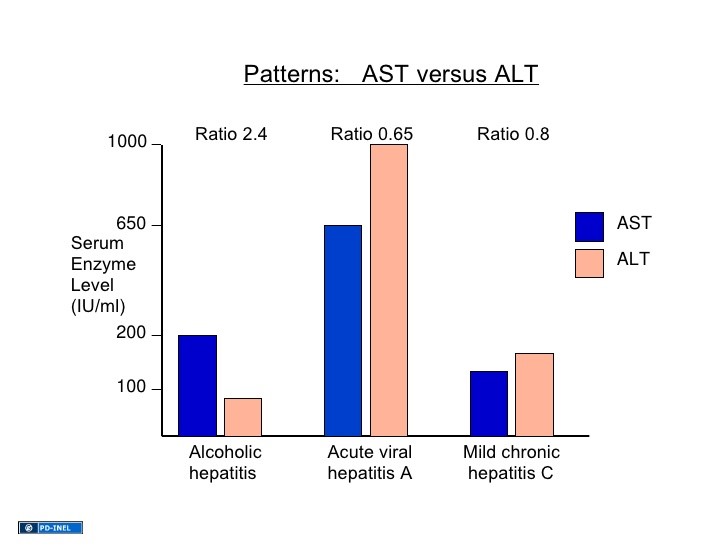
الگوی افزایش آنزیمهای AST و ALT در انواع هپاتیت و الکلیسم مشاهده میشود. توجه داشته باشید که در هپاتیت C نوسان افزایش ALT مشاهده گردیده و گاهی در سطح اندکی بیشتر از حد نرمال در نوسان است
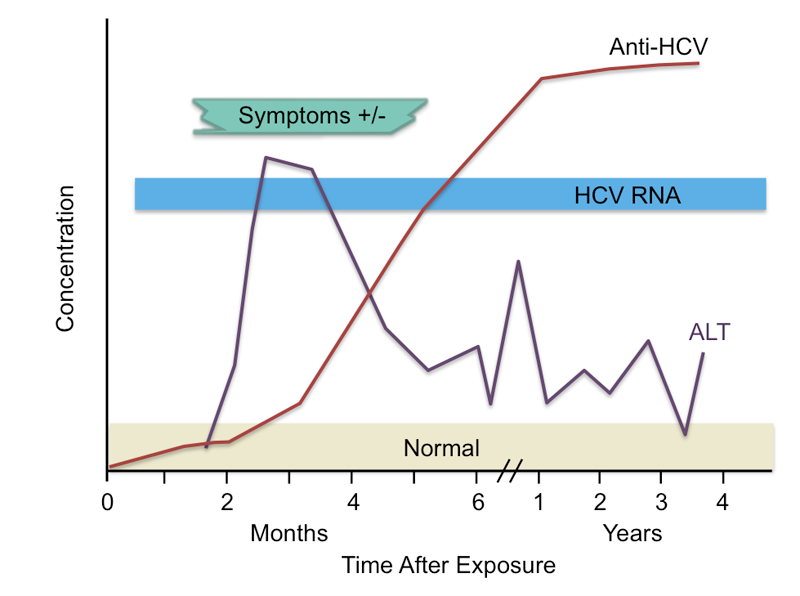
نوسان سطح آنزیم ALT در هپاتیت C مزمن
آنزیمهای AST و ALT از نشانههای حساس آسیب به بافت کبد هستند. سنجش آنزیم AST بهعلت قابلیت بیان بیشتر توسط کبد (۲ تا ۳ برابر بیان بیشتر از ALT در سلولهای کبد)، آزمایشی حساس است ولی ALT بیان اختصاصیتر در کبد دارد. در افراد سالم فعالیت آنزیمها کمتر از ۴۰ واحد در لیتر و نسبت AST به ALT بین ۱/۴ تا ۱/۷ است. نسبت AST به ALT را نسبت De Ritis گویند که محاسبه آن در تشخیص افتراقی بیماریهای کبد کمککننده است. به علت بیان وسیع آنزیم AST، هر آسیب سیستمیک به ماهیچهها، قلب، کلیه، ریه و لوزالمعده موجب افزایش نسبت AST به ALT میگردد. همولیز با افزایش AST و تأثیر اندک بر ALT همراهی دارد.
در آسیب به غشای سلول کبد میزان سرمی ASTو ALT به علت رها شدن آنزیمها از سیتوپلاسم یکسان است ولی در آسیبهای شدید از قبیل نکروز، مسمومیتهای دارویی و ایسکمی کبدی، انبوه رها شدن AST از میتوکندری موجب افزایش نسبت آن میگردد. در هپاتیت برقآسا به علت تخریب تمامی بافت کبد ممکن است سطح ALT پس از مدتی در سطح پایینتر از حد رفرانس قرار گیرد.
در افزایش مزمن آنزیمهای کبد در یک بیمار در نبود علائم بالینی بایستی الکلیسم، مصرف دارو، هپاتیت مزمن و کبد چرب را مدنظر قرار داد. کاهش وزن ممکن است سطح ALT را در افراد چاق کاهش دهد. در هپاتیت C افزایش خفیف و نوسان افزایش ALT شایع است. سطح AST در افراد نرمال در رابطه با جرم توده ماهیچهای است و ۱۰ تا ۲۰ درصد در جنس مذکر بیشتر است. ورزش شدید موجب افزایش سطح AST (گاهی تا ۳ برابر) و ALT شده که پس از یک هفته به سطح پایه میرسد. کمکاری و پرکاری تیروئید ممکن است با افزایش سطح AST همراه گردد. تغییرات روزانه یا (CIRCADIAN VARIATION)در سطح ALT تقریباً با ۴۵ درصد اوج افزایش در عصر و کمترین در شب است، درحالیکه تغییرات AST کمتر از ۱۰ درصد است و در برخی از گزارشها تفاوت چشمگیری نشان نداده است.
آنزیمهای AST و ALT حدود ۴۰ تا ۵۰ درصد در افراد چاق، افراد با افزایش تریگلیسیرید و یا قند بالا و خوردن غذاهای چرب مشاهده میگردد. بستری شدن در بیمارستان با افزایش ALT بهعلت مصرف داروها ممکن است مشاهده گردد. در هپاتیت ویروسی سطح AST به ۱۰ تا ۱۰۰ برابر نرمال رسیده و نسبت AST به ALT کمتر از یک میگردد. AST برای ۷ تا ۱۴ روز بالا است و سطح ALT روزانه ۱۰ درصد کاهش مییابد. در مسمومیت با استامینوفن و ایسکمیک شدن بافت کبد، سطح AST به بیشتر از ده هزار واحد افزایش یافته و نسبت AST به ALT بیشتر از یک میگردد. در سیروز کبدی نسبت AST به ALT بیشتر از یک بوده و گاهی در محدوده رفرانس یا کمتر قرار میگیرد.
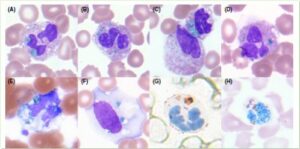
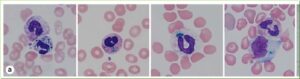
انکلوزیونهای سبز رنگ در سیتوپلاسم نوتروفیل و مونوسیت بیمار مبتلا به نارسایی حاد کبد مشاهده میشود. گمان میرود که جنس این انکلوزیونها لیپوفوشین یا املاح صفراوی ناشی از تخریب سلولهای کبد باشد که توسط سلولهای نوتروفیل یا مونوسیت فاگوسیتوز شده است. در برخی از گزارشها نام” انکلوزیون مرگ” بر این رسوبات سبز رنگ گذاشته شده است. زیرا مشاهده این انکلوزیونها با مرگ بیمار همراهی داشته است
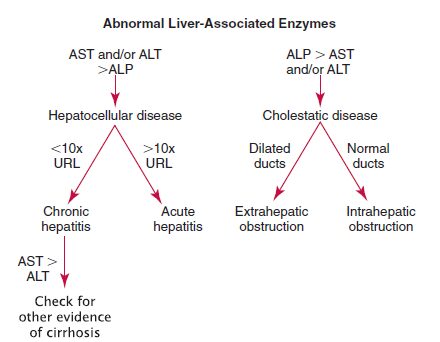
الگوریتم تشخیص بیماریهای کبدی با سنجش آنزیمهای AST و ALT و فسفاتاز قلیایی
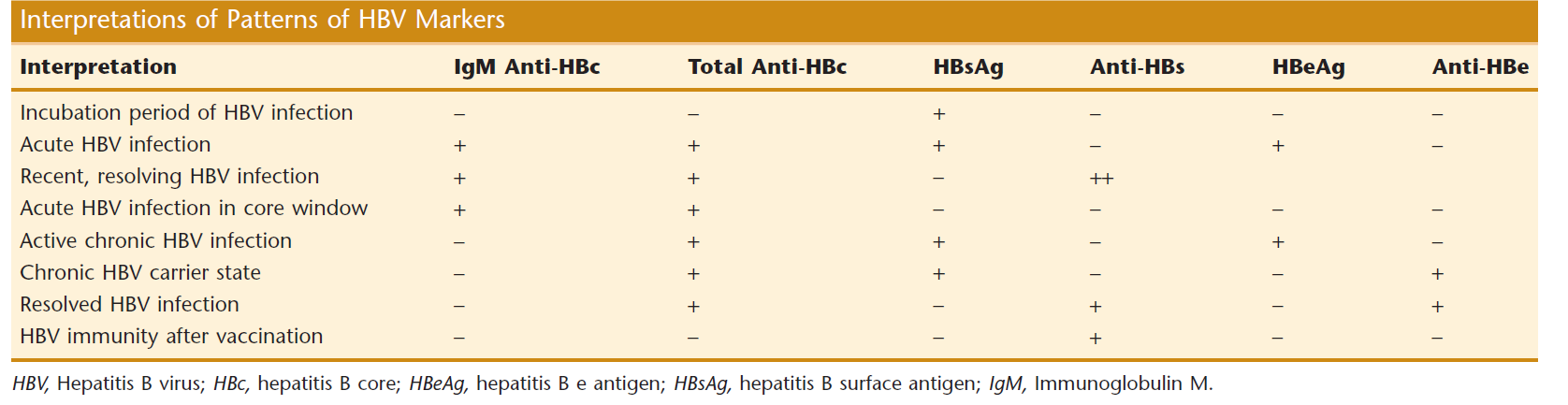

شناسایی مارکرهای هپاتیت B و C در مراحل حاد و مزمن و بهبودی
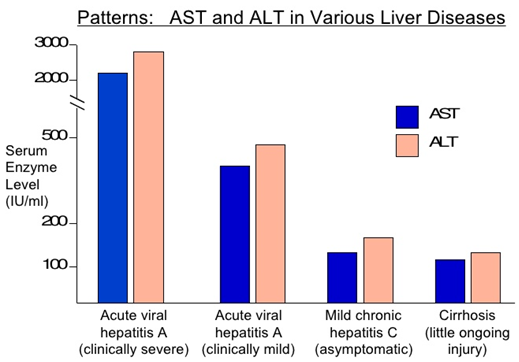 |  |
روند افزایش آنزیمهای کبدی در هپاتیتهای حاد و مزمن و سیروز کبدی
سنجش پروتئین توتال و آلبومین
طیف طبیعی پروتئین توتال ۶ تا ۷/۸ گرم در دسی لیتر است و حداقل ۶۰ درصد آن آلبومین است که در طیف طبیعی ۳/۵ تا ۵ گرم در دسیلیتر قرار میگیرد. کاهش آلبومین در بیماری کبد زمانی رخ میدهد که ۸۰ درصد بافت کبد تخریب گردد، مانند آنچه در سیروز کبدی و هپاتیت برقآسا رخ میدهد. گستره اندازهگیری پروتئین با معرف بیوره یک تا ده گرم در دسیلیتر است و ازاینرو از محلول بیوره نمیتوان در اندازهگیری سطح پایین پروتئین در CSF یا ادرار استفاده کرد. روشهای کدورتسنجی و رسوبی با تریکلرواستیک اسید و یا سولفوسالیسیلیک اسید و یا پیوند به رنگ از روشهای سنجش آلبومین است. دو رنگ مورد استفاده برای سنجش آلبومین BCP (boromocresol purple) و BCG (boromocresol green) است. واکنش BCP با آلبومین اختصاصیتر و ازاینرو سنجش آن با BCP که معادل اندازهگیری با روشهای ایمونولوژیک است ممکن است کمتر از روش BCG گردد.
سنجش آلبومین با BCG موارد خطای بیشتری نسبت به BCPبهویژه در بیماران همودیالیز دارد و استفاده از فرمول Albumin BCG= ۰,۵۵ +Alb BCP در اکثر موارد در بیماران دیالیزی و غیردیالیزی کمککننده است. فرمول تصحیح کلسیم با استفاده از معرف BCP متفاوت است:
Calcium= Total calcium – ۰٫۴ (Alb) +۱,۲
در هپاتیت اتوایمیون، کاهش آلبومین همراه با افزایش IgG بهصورت پلیکلونال مشاهده میشود، درحالیکه در سیروز اولیه مجاری صفراوی، افزایش پلیکلونال IgM مشاهده میگردد.
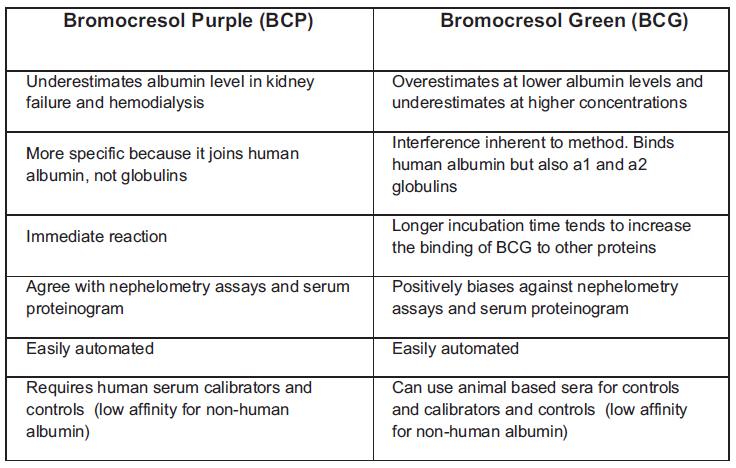
مقایسه روشهای بهکارگیری رنگهای BCP و BCG در سنجش آلبومین
آزمایشهای فسفاتاز قلیایی و گاما GTT
از اندازهگیری سطح آلکالین فسفاتاز و گاما GTT برای تشخیص انسداد مجاری صفراوی داخل و خارج کبدی استفاده میشود. فسفاتاز قلیایی سرم محصول سه ژن کبدی، استخوانی، رودهای و ترشحشده از جفت است. درجه قندی شدن فسفاتاز قلیایی (glycosylation) موجب پایداری یا عدم پایداری در برابر حرارت و الگوی متفاوت در الکتروفورز میشود؛ برای مثال فسفاتاز قلیایی جفت در ۶۵ درجه مقاوم است، درحالیکه مربوط به استخوان به علت قندی بودن فراوان ناپایداری حرارتی دارد. فسفاتاز قلیایی کبد در ۵۶ درجه مقاوم است. بهنظر میرسد که در انسداد مجاری صفراوی، آنزیم فسفولیپاز موجود در اسیدهای صفراوی موجب رها شدن آنزیمهای فوق از کانالهای مجرای صفراوی به گردش خون گردد.
سطح فسفاتاز قلیایی کبد در بیماریهای انسدادی مجاری صفراوی حتی تا ۱۲ برابر سطح بالای نرمال گزارش شده است، درحالیکه در بیماریهای پارانشیم کبدی مثل هپاتیت، الکلیسم و بیماری اتوایمیون کبدی کمتر از ۳ برابر سطح نرمال میگردد. فسفاتاز قلیایی استخوانی در بچههای رو به رشد بالا رفته و در ۱۳ سالگی سطح ۵ برابر بزرگسالان را نشان میدهد. سطح این آنزیم سپس رو به کاهش گراییده و در ۲۵ سالگی به سطح پایدار بالغین میرسد. در بیماریهای با فعالیت استئوبلاست مانند بیماری پاژه (paget) سطح آن تا ۲۵ برابر نرمال میرسد.
فسفاتاز قلیایی جفت در حاملگی و برخی از تومورها افزایش مییابد که به آن ایزوآنزیم رگان (Regan) نیز گفته میشود. سطح فسفاتاز قلیایی روده در سیروز کبدی و افراد مترشحه گروههای O و B نیز افزایش دارد. آنزیم فسفاتاز قلیایی برای فعالیت احتیاج به فلزات روی و منیزیم دارد و ازاینرو در ترانسفیوژن ماسیو به علت افزایش سیترات خون که از طریق فراوردههای خون وارد گردش خون گردیده است و نیز در پلاسمای EDTAدار بهعلت خارج کردن کلسیم از حالت یونیزه، قابل اندازهگیری نیست. آنزیم GGT دارای بیان فراوان در کبد، کلیه، لوزالمعده و روده است ولی سطح سرمی آن منشأ کبدی دارد و بهموازات فسفاتاز قلیایی و یا حتی حساستر از آن در بیماریهای انسدادی کبد بالا میرود.
گفتنی است که آنزیم GGT بازتابی از استرسهای اکسیداتیو کبدی و مصرف گلوتاتیون توسط کبد است و سطح این آنزیم توسط القاکننده دارویی مانند ضدتشنجها، فنیتوئین، الکل، فنوباربیتال، قرصهای ضدحاملگی، فروزماید و متوتروکسات افزایش مییابد.
افزایش سطحGGT در التهاب پانکراس، بیماریهای مزمن کلیه، پرکاری تیروئید و بیماریهای ریه مشاهده شده است. الکلیسم مزمن با افزایش ۵ تا ۳۰ برابری سطح نرمال GGT همراه است. سطح GGT بهصورت خطی با سن تا حدود ۴۰ الی ۵۰ سالگی بالا رفته و در جنس مذکر ۴۰ تا ۵۰ درصد بالاتر است. چاقی با افزایش ۲۰ تا ۳۰ درصدی در سطح آلکالین فسفاتاز و GGT همراهی دارد. تغییرات روزانه ۱۰ درصدی با افزایش در صبح و کاهش در عصر در سطح فسفاتاز قلیایی و GGT گزارش شده است. غذاهای چرب فسفاتاز قلیایی را تا ۳۰ واحد در لیتر برای ۱۲ ساعت بهویژه در افراد مترشحه با گروه O و B که از نظر گروه لوئیس b نیز مثبت هستند، افزایش میدهد. در افراد سیگاری، افزایش سطح ۱۰ تا ۱۵ درصدی GGT و ۱۰ درصدی فسفاتاز قلیایی مشاهده شده است.
قرصهای ضدحاملگی موجب افزایش ۲۰ درصدی GGT و کاهش ۲۰ درصدی فسفاتاز قلیایی میگردند درحالیکه حاملگی با افزایش ۲۰۰ تا ۳۰۰ درصدی آلکالن فسفاتاز و کاهش ۲۰ تا ۳۰ درصدی GGT همراه است. فعالیت فسفاتاز قلیایی و GGT در سرم جداشده در حرارت اتاق، چهار درجه و انجماد برای مدت ۷ روز پایدار است. سرم منجمدشده باید حداقل برای ۱۸ ساعت در حرارت اتاق قرار گیرد تا فعالیت کامل فسفاتاز قلیایی دوباره احیا شود. آنزیم GGT بهصورت ماکرو در پیوند با IgA و لیپوپروتئین مشاهده شده که باعث افزایش نیمهعمر آن میشود.
 |  |
آنزیم فسفاتاز قلیایی از منابع مختلفی از قبیل استخوان، کبد، جفت، روده و بافتهای توموری به گردش خون ترشح میشود. بر پایه الکتروفورز یا مقاومت حرارتی میتوان انواع مهم بالینی آن را جدا ساخت. آلکالین فسفاتاز قلیایی با منبع کبدی همگام با گاما گلوتامیل ترانسفراز (GTT) و ′۵ نوکلئوتیداز در بیماریهای مجاری صفراوی افزایش مییابد
آنزیم لاکتات دهیدروژناژ (LDH)
آنزیم لاکتات دهیدروژناز بهصورت گسترده در بافتهای بدن بیان میگردد و ازاینرو از حساسیت و اختصاصیت کمتری برای تشخیص آسیب بافتی برخوردار است. از مهمترین کاربردهای سنجش لاکتات دهیدروژناز میتوان به پیگیری و تشخیص کمخونیهای همولیتیک، کمخونی مگالوبلاستیک، ترومبوسیتوپنی ترومبوتیک (TTP)، بیماریهای ریه و برخی از تومورها از قبیل لنفوم و تومور سلولهای زایا (Germ cell) اشاره کرد. در کمخونی مگالوبلاستیک میزان LDH فراتر از ۱۰۰۰ واحد گردیده که در همراهی با گلبولهای قرمز ماکرواوالوسیت و نوتروفیلهای هایپرسگمانته تشخیص را قطعی میسازد.
با سنجش لاکتات دهیدروژناز در مایعات بدن از قبیل مایع پلور و شکم میتوان مایع اگزودای التهابی، عفونی و بدخیمی را از مایع ترانزودا که ناشی از کاهش آلبومین یا نارسایی قلب است، تشخیص داد.
چنانچه میزان لاکتات دهیدروژناز بیشتر از ۲۰۰ واحد در لیتر گردد و یا نسبت LDH مایع پلور به سرم بیشتر از ۰/۶ گردد، مایع اگزودا مطرح میگردد. افزایش LDH در مایع مغزی نخاعی در نبود همولیز گلبولهای قرمز ممکن است مننژیت را مطرح کند. مهمترین نکته در اندازهگیری LDH جلوگیری از همولیز است. گفتنی است که سطح LDH گلبولهای قرمز ۵۰ تا ۱۵۰ برابر پلاسما است. سطح LDH سرم از پلاسما بیشتر است و این ناشی از آزاد شدن آنزیم از سلولهای خونی حین فرآیند لختگی است.
برای جلوگیری از نشت آنزیم بایستی ظرف یک ساعت، سرم از سلولهای خون جدا گردد. آنزیم LDH در دمای یخچال و یا سرم فریزشده ناپایدار است ولی فعالیت آن تا سه روز در حرارت اتاق پابرجاست. آنزیم LDH دارای ۵ ایزوآنزیم است؛ آنزیم LDH۱ بیشتر در بافت قلب و شماره ۵ در بافت کبد و ماهیچه وجود دارد و به علت گستردگی بیان و همپوشی بافتی در بیان آنزیم حتی الکتروفورز برای ایزوفرمهای آن چندان کمککننده نیست. آنزیم LDH واکنش برگشتپذیر پیروات به لاکتات و تبدیل +NAD به NADH را هدایت میکند.
فراپژوهش